Tumor phyllodes de difícil diagnóstico: presentación de un caso
A difficult to diagnose plyllodes tumor: a case report
Caso Clínico
Dres. Lucía Verónica Gómez 1, Priscila Giselle Holub2, Mariana Castro Barba3, Alejandra Maciel4, María Noel Hernández5, Bibiana Fernanda Naso6, Gustavo Hauszpigiel7.
Resumen
Los tumores phyllodes representan menos del 1% de los tumores de la mama, suelen ser benignos y se presentan principalmente en mujeres de entre 40 y 50 años. Su presentación es muy poco frecuente en menores de 20 años. Se presenta el caso de una adolescente de 15 años con un tumor phyllodes, su diagnóstico y tratamiento.
Palabras clave: adolescencia, patología mamaria, tumor phyllodes, histopatología.
Abstract:
Phyllodes tumors represent less than 1% of breast tumors, are usually benign and occur mainly in women between 40 and 50 years old. They are rare in those younger than 20 years. We present the case of a 15-year-old adolescent with a phyllodes tumor, its diagnosis and treatment.
Key words: adolescence, breast patology, phyllodes tumor, histopathology.
Introducción
Los tumores phyllodes clínicamente se presentan como masas duras, móviles, indoloras y unilaterales. El diagnóstico definitivo se realiza mediante histopatología de la pieza quirúrgica completa. El principal diagnóstico diferencial de los tumores phyllodes benignos es el fibroadenoma celular. El tratamiento primario de elección de estos tumores es la cirugía conservadora con márgenes negativos y resultados estéticos adecuados.
Descripción del caso clínico:
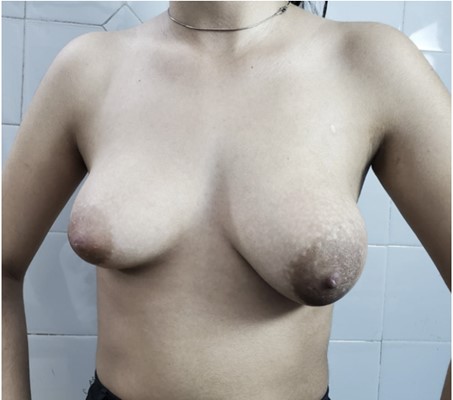
Se presenta paciente de 15 años, sin enfermedades concomitantes ni antecedentes hereditarios familiares. Es remitida desde un centro pediátrico por un tumor de mama izquierda de un año de evolución. A la exploración física se identifica un tumor blando de 9 x 9 cm, móvil con la glándula, polilobulado y áreas ganglionares libres de adenopatías (fig. 1).
Figura 1: Examen físico.
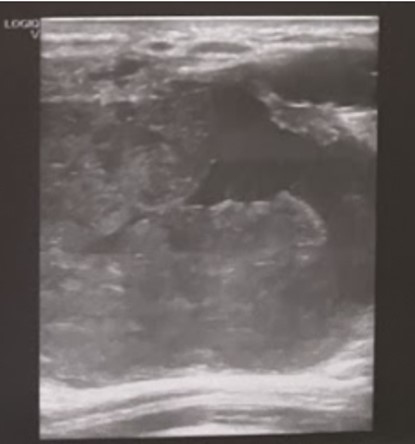
En la ecografía se observa una formación nodular circunscrita de estructura compleja con áreas sólidas y líquidas de 110 x 70 mm. (fig. 2).
Figura 2: Ecografía mamaria: Corte radial: aspecto medial del tumor.
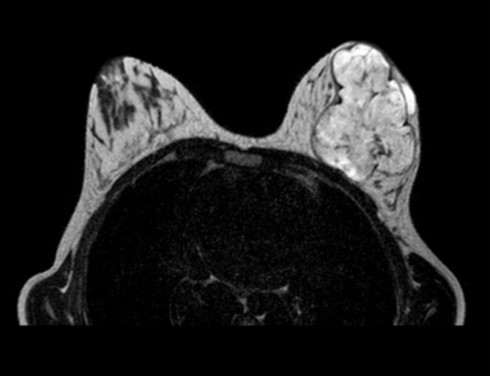
La resonancia magnética mamaria (RM) con y sin gadolinio, muestra una masa hiperintensa en T2, con tabiques hipointensos, y áreas líquidas de 90 x 90 mm con realce periférico homogéneo. No se identifican adenopatías axilares (fig. 3).
Figura 3: RM: Secuencia de RM en T2 sin contraste.
La paciente rechaza la realización de una biopsia percutánea debido a un procedimiento realizado previamente en otro centro médico. Durante la realización del mismo, la paciente había presentado sangrado abundante que concluyó en la suspensión del procedimiento, sin la obtención de material suficiente. Dada la situación anterior, se realiza una escisión tumoral amplia, con buen resultado cosmético.
La dificultad del diagnóstico preoperatorio se basó en la falta de biopsia percutánea. Por ello adquiere relevancia el análisis de las imágenes y la evaluación de los posibles diagnósticos diferenciales, entre los que se valoraron el fibroadenoma, por su frecuencia en este grupo etario; quiste hidatídico por la semejanza en las imágenes; y por último las malformaciones vasculares por el abundante sangrado producido por la biopsia realizada en otro centro.
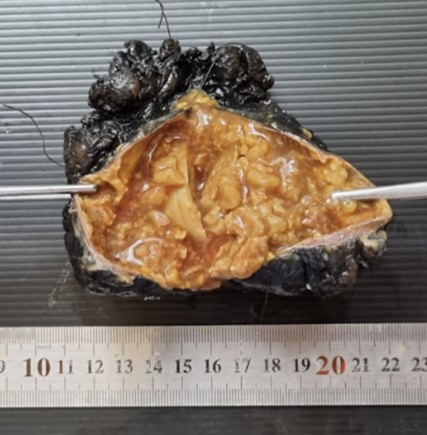
El informe anatomopatológico informa un tumor phyllodes benigno de 97 x 72 x 38 mm. En la macroscopía se observa al corte una superficie de color grisácea, de consistencia sólida asociada a áreas quísticas; en su interior se aprecia contenido necrótico extenso (fig. 4).
Figura 4: Macroscopía del tumor.
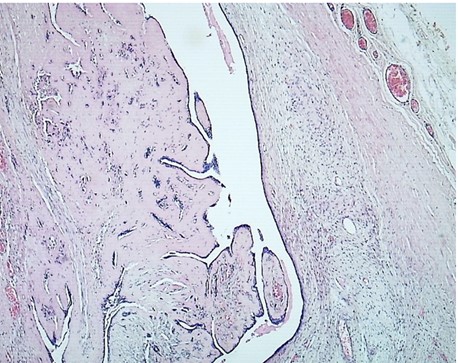
En la microscopía se observa un patrón de crecimiento intracanalicular con proyecciones en forma de hoja en lúmenes alargados variablemente dilatados. Los márgenes se informan como libres de lesión. (fig. 5).
Figura 5: Microscopía del tumor
Actualmente la paciente se encuentra libre de enfermedad, con muy buen resultado cosmético, en seguimiento clínico.
Se deja constancia que las imágenes fueron tomadas con el consentimiento de la paciente y su familiar para difusión y publicación.
Discusión y Consideraciones Finales
Los tumores phyllodes pertenecen a los tumores fibroepiteliales de mama, grupo de neoplasias donde coexisten proliferación del componente epitelial y estromal. Representan del 0,3 al 1% de todos los tumores primarios de mama y el 2,5% de los tumores fibroepiteliales1. Según la última clasificación de la OMS de 20192 se dividen en tumores phyllodes benignos, borderline y malignos.
Los tumores phyllodes pueden aparecer en la mama afectando al pezón y al tejido mamario aberrante. Clínicamente se manifiestan como masas duras, móviles, indoloras y unilaterales. Pueden identificarse adenopatías axilares reactivas hasta en el 20% de las pacientes, pero las metástasis ganglionares son poco frecuentes2. Su mayor incidencia se encuentra en mujeres de entre 40 y 50 años. Sólo el 8% de estos tumores se presentan en menores de 20 años. Aunque en este grupo de edad son principalmente benignos, se han descrito algunos casos de tumores phyllodes malignos3.
En cuanto a las características imagenológicas, en la mamografía aparecen como masas hiperdensas, redondeadas, lobuladas, bien definidas, y en algunos casos tienen un halo hipodenso a su alrededor. Raramente se observan macrocalcificaciones; las microcalcificaciones son aún menos frecuentes. En la ecografía suelen ser imágenes hipoecoicas y ovaladas, menos de la mitad son lobuladas. Pueden ser heterogéneas, presentar septos internos hiperecoicos, vascularización y márgenes irregulares. También pueden tener una cápsula o pseudocápsula parcial o completa. La presencia de áreas quísticas en el interior del nódulo sólido sugiere la existencia de estos tumores. Sólo se dispone de información limitada sobre las características de los tumores phyllodes mediante RM. Farria y col. describieron que las características de RM de los tumores phyllodes benignos de mama mostraron un rápido aumento de la intensidad de la señal con el material de contraste dinámico4. También se ha descrito que los márgenes lisos, la forma lobular o poligonal y los cambios quísticos ocasionales o los septos internos eran característicos de los tumores phyllodes benignos de mama5.
El diagnóstico definitivo se realiza mediante histopatología de la pieza quirúrgica completa. El estudio intraoperatorio con secciones congeladas tiene un bajo rendimiento diagnóstico, por lo que no se realiza de forma rutinaria. En este caso concreto se realizó la exéresis del tumor y se envió a anatomía patológica para su estudio por diferido. El informe anatomopatológico mostró una formación tumoral correspondiente a una proliferación fibroepitelial que incluía numerosas hendiduras revestidas por epitelio ductal, correspondiente a un patrón pseudointracanalicular.
La expresión de receptores de estrógenos y progesterona es frecuente en el componente epitelial, pero no en el estromal6. La inmunohistoquímica, incluyendo CD34 y p53, reporta expresión variable entre tumores fibroepiteliales de diferentes grados, lo que podría ayudar en su diagnóstico y clasificación. Sin embargo, ninguna tinción inmunohistoquímica ha demostrado tener valor clínico en la práctica habitual (7).
El principal diagnóstico diferencial de los tumores phyllodes benignos es el fibroadenoma celular. Tanto los fibroadenomas como los tumores phyllodes benignos tienen bordes bien definidos, con celularidad estromal variable; en el caso de los fibroadenomas celulares, puede ser marcada pero generalmente uniforme, sin atipia celular ni actividad mitótica significativa. En los tumores phyllodes benignos, el estroma es celular de aspecto no uniforme o difuso, puede mostrar atipia nuclear discreta y escasa actividad mitótica. También puede presentar un agrupamiento celular típico alrededor de las estructuras ductales. No se observa sobrecrecimiento estromal ni elementos heterólogos malignos.
Histológicamente, tanto en los fibroadenomas como en los tumores phyllodes, se identifican dos patrones: el intracanalicular, en el que la compresión de los elementos ductales benignos por el estroma da lugar a una imagen estromal completamente rodeada de epitelio (de ahí el término intracanalicular) y el pericanalicular, en el que el estroma crece alrededor de los conductos permeables. El tumor phyllodes se caracteriza por un patrón intracanalicular prominente, con aspecto foliáceo e hipercelularidad estromal8.
Los fibroadenomas celulares suelen aparecer en adolescentes (de ahí el término “fibroadenomas juveniles"), aunque no son exclusivos de este grupo etario. Son tumores poco frecuentes (4-7% de los fibroadenomas) que constituyen una variante clínica e histológica de los fibroadenomas clásicos, y se presentan casi exclusivamente entre los 10 y los 18 años de edad. Se caracterizan por desarrollarse en un período corto tras la menarca. Si superan los 5-10 cm, se denominan "fibroadenomas gigantes". Puede ser un diagnóstico diferencial ecográfico ya que puede presentar áreas líquidas producidas por necrosis. Este fue el primer diagnóstico diferencial a descartar en nuestro caso clínico, debido al rápido crecimiento del tumor8.
Otro diagnóstico diferencial considerado en este caso clínico fueron las anomalías vasculares. Consisten en malformaciones congénitas arteriales, venosas o linfáticas que se presentan como tumores de mama aislados o en el contexto de diferentes síndromes. Se encuentran en el tejido mamario desde el nacimiento, pero suelen diagnosticarse en la pubertad o en el embarazo por su rápido crecimiento (9). El linfangioma quístico en la ecografía aparece característicamente como una masa quística multiloculada con septos de grosor variable, que contienen componentes sólidos que surgen de la pared o septo del quiste. En el caso de los linfangiomas cavernosos, el aspecto ecográfico puede ser similar al de la ectasia ductal que se produce en el tejido mamario accesorio de la axila10. Como en esta paciente se sospechaba una anomalía vascular, se decidió realizar una cuadrantectomía sin ningún otro intento de biopsia, para llegar a un diagnóstico definitivo con la pieza quirúrgica completa.
En este caso también se consideró la posibilidad de que fuera un quiste hidatídico. La hidatidosis es una enfermedad zoonótica causada por el desarrollo de la forma larvaria del Echinococus Granulosus. El huésped final es el perro, los humanos pueden ingerir huevos, que eclosionan como oncosferas en el intestino delgado, penetran en la mucosa intestinal y forman quistes hidatídicos en varios órganos, incluida la mama. El hígado también suele verse afectado, seguido de los pulmones. En la ecografía mamaria, se presentan como quistes con zonas sólidas y líquidas, de paredes gruesas, redondas u ovaladas. Pueden tener septos internos. Este diagnóstico era poco probable en nuestra paciente ya que ésta no tenía antecedentes epidemiológicos que sugirieran el mismo, pero se planteó por la imagen ecográfica.
El tratamiento primario de elección de los tumores phyllodes es la cirugía conservadora con márgenes negativos y resultados estéticos adecuados. Los tumores phyllodes tienen aproximadamente un 15% de recidiva local. Siendo la misma más frecuente tras una escisión subóptima. Independientemente del grado tumoral, los márgenes de escisión parecen ser el principal determinante de la recidiva local. Según las series de casos existentes, una escisión local amplia reduce la tasa de recidiva local del 21% al 8% para los tumores phyllodes benignos y del 46% al 29% para los tumores phyllodes borderline, en comparación con los márgenes estrechos. Por lo tanto, debe realizarse una escisión completa de la lesión con márgenes superiores a 1 cm, tanto para los tumores phyllodes benignos como para los malignos. En el caso de que el diagnóstico del tumor phyllodes se realice de forma diferida y los márgenes resultantes no sean suficientes, está indicado ampliarlos quirúrgicamente11.
En una revisión de 13 estudios retrospectivos de series de casos que incluían casos de tumores phyllodes benignos, borderline y malignos, se encontró una clara relación entre las tasas de recidiva local y la extensión de los márgenes. El estudio concluyó que, independientemente del grado tumoral, los márgenes quirúrgicos superiores a 10 mm garantizan un menor riesgo de recidiva local. Si se informa márgenes libres de tumor menores a 10 mm, especialmente en el caso de tumores benignos, la decisión de no ampliar los márgenes debe ser evaluada por el equipo multidisciplinario. Por otro lado, la extensión del margen no parece influir en la presencia de metástasis a distancia9. Otros factores predictivos relevantes de recurrencia son el sobrecrecimiento estromal, la atipia estromal y la actividad mitótica.
Las recidivas locales suelen aparecer entre 2 y 3 años después del diagnóstico. La diseminación a distancia es rara. Los tumores phyllodes malignos tienen un riesgo del 22% de recurrencia metastásica durante el seguimiento. Las localizaciones más frecuentes de las metástasis son las pulmonares, seguidas de las óseas. Sin embargo, la literatura informa un número considerable de casos en sitios inusuales, incluyendo estómago, intestino, páncreas, glándulas suprarrenales, mandíbula y corazón9.
El rol de la terapia adyuvante es controvertido. La quimioterapia en tumores metastásicos no ha demostrado ser eficaz, por lo que no se recomienda como tratamiento adyuvante, aún en tumores phyllodes de gran tamaño. El papel de la terapia hormonal no parece ser relevante. Los receptores hormonales sólo se encuentran en el componente epitelial, y su expresión es inversamente proporcional al grado de malignidad, siendo el componente estromal el responsable del comportamiento metastásico6.
La indicación de la radioterapia adyuvante está discutida debido a la baja incidencia de estos tumores y el bajo porcentaje de pacientes que podrían ser candidatos a la misma es difícil de establecer. La mayoría de los autores consideran que la radioterapia adyuvante es eficaz para reducir la recidiva local, pero no tiene ninguna repercusión en la supervivencia global ni en el intervalo libre de enfermedad. En los tumores phyllodes borderline y malignos, con márgenes menores de 1 cm, se recomienda la radioterapia adyuvante9.
Bibliografía
- Gil G., Chávez D., Kugler M., y col. Tumor Phyllodes de mama. Revista Argentina de Mastología 2014; 33(118): 22-27.
- World Health Organization Classification of Tumours Editorial Board. Breast tumours.5th ed.; vol. 2. 2019.
- Cecen E., Uysal KM., Harmancioglu O. y col. Phyllodes tumor of the breast in an adolescent girl. Pediatric Hematology and Oncology. 2008;25(1):79–82.
- Farria D., y col. Benign phyllodes tumor of the breast: MR imaging features. AJR Am J Roentgenol 1996; 167:187–189.
- Kinoshita T, Fukutomi T, Kubochi K. Magnetic resonance imaging of benign phyllodes tumors of the breast. The breast journal 2004; 10(3), 232–236.
- Tse G., y col. Hormonal receptors expression in epithelial cells of mammary phyllodes tumors correlates with pathologic grade of the tumor: a multicenter study of 143 cases. American journal of clinical pathology, 2002; 118(4), 522–526.
- Xiaofang Y., Dina K., Ediz C., y col. Fibroepithelial Tumors of the Breast. Pathologic and Immunohistochemical Features and Molecular Mechanisms. Archives of Pathology and Laboratory Medicine, 2014; 138(1):25-36.
- Sarquis F., Mysler D., Cobos Bombardiere M., y col. Hallazgos ecográficos y características histopatológicas del fibroadenoma celular de la mama. Revista argentina de radiología. 2013;77(2):146-152.
- Marín C, J. Galindo P, Guzmán F, y col. Lymphovascular malformation of the breast: differential diagnosis and a case report. Cirugía Española, 2019; 97(9): 541-543.
- Kyung Hee K., Eun-Kyung K., Hye Yoon K., y col. Cavernous Lymphangiomas of the Breast Mimicking Breast Cancer. American Institute of Ultrasound in Medicine, J Ultrasound Med 2009; 28:973–976.
- Melinda T., Kathleen H., Alice G., y col. Phyllodes Tumors of the Breast: Natural History, Diagnosis, and Treatment. World journal of surgery 2016;40(2):323-328.
- Médica especialista en tocoginecología. Residente de Mastología. Unidad de Mastología. Hospital General de Agudos José M. Penna, Buenos Aires, Argentina.
- Médica de planta. Especialista en Mastología. Unidad de Mastología. Hospital General de Agudos José M. Penna, Buenos Aires, Argentina.
- Médica de planta. Especialista en Imágenes. Unidad de Mastología. Hospital General de Agudos José M. Penna, Buenos Aires, Argentina.
- Médica de planta. Especialista en Anatomía Patológica. Departamento de Anatomía Patológica. Hospital General de Agudos Bernardino Rivadavia, Buenos Aires, Argentina.
- Médica de planta. Especialista en Mastología. Unidad de Mastología. Hospital General de Agudos José M. Penna, Buenos Aires, Argentina.
- Médica de planta. Especialista en Mastología Unidad de Mastología. Hospital General de Agudos José M. Penna, Buenos Aires, Argentina.
- Médico de planta. Especialista en Mastología. Unidad de Mastología. Hospital General de Agudos José M. Penna, Buenos Aires, Argentina.

