Vulvitis pustulosa como debut diabético en adolescente
Pustular vulvitis revealing new-onset type 1 diabetes in adolescent.
Caso Clínico
Dras. Dans, Milagros1, Othatz Lucila2, Rodríguez Brusco Milagros3, Bonsergent Silvia4
Resumen
Las lesiones vulvares constituyen un motivo frecuente de consulta en ginecología pediátrica y adolescente, con un amplio diagnóstico diferencial que incluye infecciones de transmisión sexual, dermatosis inflamatorias, reacciones medicamentosas, enfermedades autoinmunes y manifestaciones cutáneas de patologías sistémicas. En pacientes sin antecedente de contacto sexual, la evaluación diagnóstica requiere especial cautela y un enfoque etiológico amplio. Las pústulas vulvares son poco frecuentes y su presencia obliga a descartar causas infecciosas, inflamatorias y sistémicas. La diabetes mellitus tipo 1 presenta como forma de inicio más frecuente síntomas clásicos como poliuria, polidipsia y pérdida de peso, siendo inusuales las manifestaciones cutáneo-mucosas como presentación inicial, especialmente en la región vulvar. Se presenta el caso de una adolescente cuya primera manifestación clínica de debut diabético fue una vulvovaginitis asociada a lesiones pustulares vulvares.
Palabras clave: pústulas vulvares, debut diabético, lesión genital, streptococcus pyogenes
Abstract:
Vulvar lesions are a frequent reason for consultation in pediatric and adolescent gynecology. Their differential diagnosis is broad and includes sexually transmitted infections, inflammatory dermatoses, drug reactions, autoimmune diseases, and cutaneous manifestations of systemic disorders. In children and adolescents without a history of sexual contact, diagnostic evaluation requires special caution and a broad etiological approach, as the initial cause is often unclear. Vulvar pustules, defined as blister-like lesions containing whitish or yellowish purulent material, are uncommon in this location, and their presence requires the exclusion of infectious, inflammatory, and systemic causes. Type 1 diabetes mellitus most commonly presents with classic symptoms such as polyuria, polydipsia, and weight loss, whereas mucocutaneous manifestations as an initial presentation are rare, especially in the vulvar region. We present the case of an adolescent whose first clinical manifestation of diabetes onset was vulvovaginitis associated with vulvar pustular lesions.
Key words: vulvar pustules, diabetic onset, genital lesion, Streptococcus pyogenes.
Introducción
Las lesiones vulvares constituyen un motivo frecuente de consulta en ginecología pediátrica y adolescente. Su diagnóstico diferencial es amplio e incluye infecciones de transmisión sexual (ITS), dermatosis inflamatorias, reacciones medicamentosas, enfermedades autoinmunes y manifestaciones cutáneas de patologías sistémicas. En niñas y adolescentes sin antecedente de contacto sexual, la evaluación diagnóstica requiere especial cautela y un enfoque etiológico amplio, dado que muchas veces no es posible determinar con claridad la causa inicial. 1
Si bien en la edad pediátrica, entre el 70–80% de las infecciones vulvovaginales corresponden a vulvovaginitis inespecíficas. 2 Estas suelen manifestarse con leucorrea, eritema y prurito vulvar, y frecuentemente se asocian a microorganismos de origen respiratorio como Streptococcus pyogenes, Staphylococcus aureus y Haemophilus influenzae.3 Su manejo puede resultar complejo, especialmente en cuadros recurrentes o de evolución atípica.
Las pústulas vulvares, definidas como lesiones ampollares con contenido purulento blanquecino o amarillento 4, son poco frecuentes en esta localización y su hallazgo obliga a descartar etiologías infecciosas, inflamatorias y sistémicas.
La diabetes mellitus tipo 1 (DM1) presenta en Argentina un inicio antes de los 30 años en aproximadamente el 82,9% de los casos.2 Su forma de presentación más habitual incluye poliuria, polidipsia y pérdida de peso. Las manifestaciones cutáneo-mucosas como forma inicial de debut son infrecuentes, particularmente en región vulvar.
El objetivo del artículo, es la presentación de un caso infrecuente de una adolescente cuya primera manifestación clínica de debut diabético fue una vulvovaginitis asociada a lesiones pustulares vulvares.
Caso Clínico
Se presenta el caso de una adolescente de 12 años que consulta inicialmente por leucorrea asociada a prurito y ardor vulvar de 48 horas de evolución. No presenta antecedentes personales patológicos de relevancia. Había presentado su menarca a los 11 años. A solas niega inicio de relaciones sexuales y en forma dirigida, situaciones de abuso sexual. Se la examina con su consentimiento y se evidencia leucorrea amarillenta ligeramente maloliente con himen íntegro, sin otros hallazgos relevantes. Se interpreta inicialmente como vaginosis bacteriana. Se indica tratamiento empírico, con citación a control al cual no concurre.
Un mes después consulta nuevamente por persistencia de leucorrea, agregando múltiples pústulas dolorosas en monte de Venus (Fig. 1 y 2). Se evidencia himen íntegro con maniobra de Capraro. Se contemplan múltiples posibles diagnósticos diferenciales (Tabla 1); se interpreta inicialmente como probable micosis vulvar y se indica tratamiento antifúngico. Se la cita a control a las 24 horas y evoluciona con registro febril de 38⁰ y un episodio de vómito domiciliario.
Como antecedente epidemiológico relevante, la madre refería que ella había presentado un episodio reciente de herpes genital.
Al examen físico se constata paciente hemodinámicamente estable, con múltiples lesiones pustulares sobre base eritematosa y leve descamación, localizadas en monte de Venus y extendidas a áreas de contacto con ropa interior (Fig. 3). Se inspeccionan resto de mucosas, sin evidencia de lesiones.
Se decide internación para estudio etiológico. Se solicita laboratorio de ingreso con Glóbulos Blancos: 15700 células por microlitro (uL), Hemoglobina 14.7mmol/L, PCR 3.4. Se toman muestras para PCR de virus Herpes simplex 1 y 2 y cultivo bacteriológico de exudado de las lesiones. Previo consentimiento informado, se solicitan serologías para HIV 1 y 2, hepatitis B y C, VDRL y herpes simplex 1 y 2 (IgM-IgG). Se inicia tratamiento empírico con aciclovir endovenoso 800 mg cada 8 horas y clindamicina endovenosa 600 mg cada 6 horas ante sospecha de infección herpética con sobreinfección bacteriana.
La PCR para HSV 1 y 2 resulta negativa. Las serologías solicitadas para HIV 1 y 2, hepatitis B y C, sífilis y herpes simplex son negativas. El cultivo de las pústulas aísla Streptococcus pyogenes y Streptococcus agalactiae. En conjunto con infectología pediátrica se rota tratamiento a penicilina vía oral y se agrega tratamiento tópico con clotrimazol más betametasona por vulvitis micótica, en continuidad con sospecha diagnóstica clínica inicial.
Al tercer día de internación, la paciente presentó episodio de polidipsia con ingesta hídrica de 2,5 litros en menos de 12 horas, lo que motivó la realización de hemoglucotest con resultado de 448 mg/dL. Tira reactiva con glucosuria y cetonuria. El laboratorio solicitado para descartar debut diabético confirmó HbA1c 11,4%. Urea, creatinina y GGT dentro de parámetros normales. Un Estado Ácido Base con pH de 7.38 que descarta acidosis metabólica. Anticuerpos anti-GAD: 58.000 U/mL. (valor normal <5 U/mL). Anticuerpos anti-insulina y anti-islotes pancreáticos negativos.
Con diagnóstico de debut de diabetes mellitus tipo 1 se inicia insulinoterapia basal-bolo (glargina y aspártica), con adecuada respuesta metabólica.
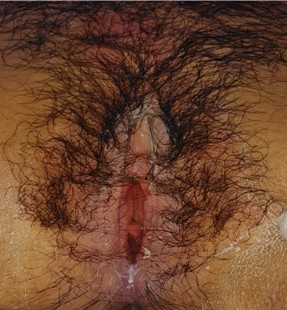
Completa 10 días de antibioticoterapia con buena evolución clínica y resolución completa de las lesiones vulvares (Fig. 4). Fue dada de alta con seguimiento por endocrinología pediátrica y ginecología, manteniendo buena adherencia y evolución favorable.
Fig. 1: Imagen vulvar. Vulva con pústulas sobre fondo eritematoso
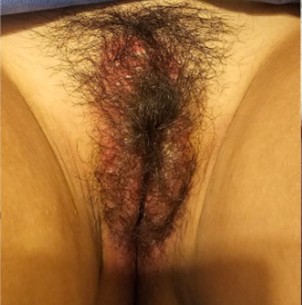
Fig. 2: Imagen vulvar en la primera consulta
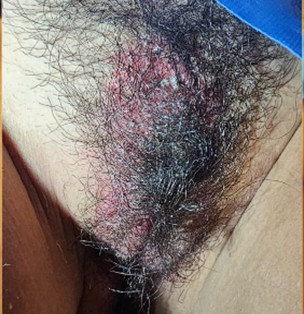
Fig. 3: Vulva al ingreso de la internación. Sobre fondo eritematoso, múltiples pústulas con contenido purulento. Leucorrea.
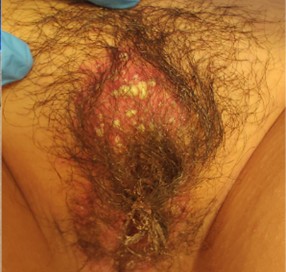
Fig. 4: Vulva previo al alta. Resolución ad integrum de lesiones
Discusión
En adolescentes sin inicio de relaciones sexuales, la mayoría de las lesiones genitales son benignas; sin embargo, los cuadros atípicos o recurrentes requieren evaluación microbiológica y en ocasiones, internación para estudio etiológico.5 Si bien las vulvovaginitis inespecíficas constituyen la causa más frecuente en la edad pediátrica, independientemente del rango etario, el médico actuante siempre debe interrogar y descartar abuso sexual infanto juvenil.
En el caso descripto, dada la persistencia de las lesiones pustulosas y la falta de respuesta inicial al tratamiento, se consideró la posibilidad de condiciones sistémicas subyacentes. El aislamiento de Streptococcus pyogenes sugiere infección bacteriana primaria vulvar. La coexistencia con debut diabético probablemente actuó como factor predisponente, dado que la hiperglucemia sostenida favorece la disfunción inmunitaria, altera la quimiotaxis neutrofílica y modifica la microbiota local, pudiendo aumentar la susceptibilidad a infecciones genitales, facilitando infecciones cutáneo-mucosas.6,7,8
Asimismo, se ha demostrado que los ambientes hiperglucémicos favorecen la adhesión y colonización bacteriana —incluyendo especies de Streptococcus— mediante mayor disponibilidad de sustrato metabólico y aumento en la expresión de moléculas de adhesión.6, 7
En paralelo, la diabetes mellitus tipo 1 se asocia con disfunción temprana de la inmunidad innata, incluyendo alteración de la quimiotaxis neutrofílica, disminución de la fagocitosis y deterioro de la destrucción intracelular bacteriana.9,10 En conjunto, estos mecanismos podrían explicar la susceptibilidad incrementada a infecciones mucocutáneas y, en casos infrecuentes, su presentación como manifestación inicial de una diabetes previamente no diagnosticada.11,8
Si bien las infecciones genitales son más frecuentes en pacientes con diabetes establecida, la presentación como primera manifestación clínica del debut es infrecuente y escasamente reportada en la literatura, particularmente en forma de pústulas vulvares.11,7
Este caso resalta la importancia de mantener un enfoque diagnóstico amplio en lesiones vulvares atípicas, considerar patologías sistémicas subyacentes ante infecciones inusuales o recurrentes, realizar evaluación interdisciplinaria precoz.
Conclusión
Las pústulas vulvares en adolescentes sin antecedente sexual constituyen un hallazgo infrecuente que obliga a descartar etiologías infecciosas y sistémicas. La sospecha de abuso sexual infantojuvenil siempre debe estar dentro de los diagnósticos diferenciales, aun frente a un interrogatorio de baja sospecha o examen físico sin hallazgos. Aunque excepcional, la diabetes mellitus tipo 1 puede debutar con manifestaciones cutáneo-mucosas. La hiperglucemia favorece la colonización bacteriana y la disfunción temprana de la inmunidad innata y mayor susceptibilidad a infecciones mucocutáneas, pudiendo coexistir infecciones bacterianas y colonización fúngica. El examen físico minucioso y el seguimiento clínico estrecho son fundamentales, ya que pueden permitir el diagnóstico precoz de enfermedades sistémicas relevantes para la salud integral del adolescente.
Tabla 1. Diagnósticos diferenciales de patología vulvar.
|
Lesiones Ampollares |
|
|
Vesículas y Ampollas: |
● Infecciones por herpes virus (herpes simple, herpes zóster). ● Eczema agudo. ● Liquen escleroso ampolloso. ● Linfangioma circunscrito. ● Trastornos ampollosos inmunológicos (penfigoide cicatricial, erupción medicamentosa fija, síndrome de Steven-Johnson, pénfigo). |
|
Pústulas |
● Candidiasis ● Foliculitis |
Cuadro adaptado de Clasificación de ISSDV 2011. (13)
Bibliografía
- Rosman IS, Berk DR, Bayliss SJ, White AJ, Merritt DF. Acute genital ulcers in nonsexually active young girls: case series, review of the literature, and evaluation and management recommendations. Pediatr Dermatol. 2012 Mar-Apr;29(2):147-53. doi: 10.1111/j.1525-1470.2011.01589.x. Epub 2012 Feb 3. PMID: 22300420.
- Trinajstic, E., Cicchitti, A., González, J., Bertona, C., Guntsche, Z., Lemos, P., Ortiz, L., Negri, E., Bonadé, A., Abeledo, R., Sosa, R., Dimov, L., Negri, G., & Rodríguez, M. (2023). Diabetes mellitus tipo 1: edad de comienzo y presencia en familiares de primer grado. Revista De La Sociedad Argentina De Diabetes, 54(1), 15–20.
- Van Eyk N, Allen L, Giesbrecht E, et al. Pediatric vulvovaginal disorder: a diagnostic approach and review of the literature. J Obstet Gynaecol Can 2009;31:850-62
- Van der Meijden, W. I., Boffa, M. J., ter Harmsel, W. A., Kirtschig, G., Lewis, F. M., Moyal-Barracco, M. Sherrard, J. (2017). 2016 European guideline for the management of vulval conditions. Journal of the European Academy of Dermatology and Venereology, 31(6), 925–941.doi:10.1111/jdv.14096
- Randelovic G, Mladenovic V, Ristic L, et al: Microbiological aspects of vulvovaginitis in prepubertal girls. Eur J Pediatr 2012; 171:1203
- Casqueiro J, Casqueiro J, Alves C. Infections in patients with diabetes mellitus: A review of pathogenesis. Indian J Endocrinol Metab. 2012;16(Suppl1):S27–S36. doi:10.4103/2230-8210.94253.
- Peleg AY, Weerarathna T, McCarthy JS, Davis TME. Common infections in diabetes: Pathogenesis, management and relationship to glycaemic control. Diabetes Metab Res Rev. 2007;23(1):3–13. doi:10.1002/dmrr.682.
- Joshi N, Caputo GM, Weitekamp MR, Karchmer AW. Infections in patients with diabetes mellitus. N Engl J Med. 1999;341(25):1906–1912. doi:10.1056/NEJM199912163412507.
- Geerlings SE, Hoepelman AIM. Immune dysfunction in patients with diabetes mellitus (DM). FEMS Immunol Med Microbiol. 1999;26(3–4):259–265. doi:10.1111/j.1574-695X.1999.tb01397.x.
- Delamaire M, Maugendre D, Moreno M, et al. Impaired leucocyte functions in diabetic patients. Diabet Med. 1997;14(1):29–34. doi:10.1002/(SICI)1096-9136(199701)14:1<29::AID-DIA300>3.0.CO;2-V.
- Muller LMAJ, Gorter KJ, Hak E, et al. Increased risk of common infections in patients with type 1 and type 2 diabetes mellitus. Clin Infect Dis. 2005;41(3):281–288. doi:10.1086/431587.
- PJ. Lynch, MD, M. Moyal-Barracco, MD, James Scurry, MD, and Colleen Stockdale, MD International Society for the Study of Vulvovaginal Disease, Waxhaw, North Carolina 2011 ISSVD Terminology and Classification of Vulvar Dermatological Disorders: An Approach to Clinical Diagnosis
- Médica residente Tocoginecología
- Staff Tocoginecología, Sección Ginecología Infantojuvenil.
- Staff Ginecología, Sección Tracto Genital Inferior,
- Staff Ginecología, Jefa de Sección Ginecología Infantojuvenil
