Anomalías Müllerianas con requerimiento de intervención quirúrgica: experiencia en un Hospital Pediátrico de alta complejidad.
Müllerian anomalies requiring surgical intervention: experience in a high-complexity Pediatric Hospital.
Trabajo Original
Dras. Carballo Hahn María Sol S.1, Grillo María Micaela2, Zunana Cecilia3, Peña Teresa M.4, Álvarez Lucila5, Bailez Marcela6, Califano Paula7
Resumen
Introducción. Las anomalías müllerianas son malformaciones congénitas que afectan el desarrollo del útero, cérvix, trompas de Falopio y parte de la vagina. Su presentación clínica es heterogénea, con manifestaciones que van desde cuadros asintomáticos hasta dolor abdominal agudo. El diagnóstico oportuno y el abordaje interdisciplinario resultan fundamentales para optimizar el manejo y prevenir complicaciones. Objetivos. Describir la presentación clínica, las herramientas diagnósticas y las intervenciones quirúrgicas en niñas y adolescentes con anomalías müllerianas atendidas en un hospital de alta complejidad en un período de 11 años. Materiales y métodos. Se realizó un estudio retrospectivo, observacional y descriptivo. Se analizaron las historias clínicas de niñas y adolescentes entre 0 y 18 años con anomalías müllerianas que requirieron intervención quirúrgica entre 2012 y 2023. Éstas fueron clasificadas en cuatro grupos de acuerdo con la clasificación simplificada de Rock. Se evaluaron las características clínicas, los métodos diagnósticos utilizados y las estrategias terapéuticas implementadas. Resultados. Se analizaron 112 historias clínicas. La distribución de anomalías fue: Grupo 1: disgenesia de los conductos de Müller (17,8%); Grupo 2: anomalías de fusión vertical (24,1%); Grupo 3: anomalías de fusión lateral (42%) y Grupo 4: defectos inusuales o asociaciones malformativas (16,1%). Los motivos de consulta más frecuentes fueron amenorrea primaria, dolor abdominal y dismenorrea progresiva. El examen físico y la ecografía constituyeron herramientas fundamentales para la sospecha diagnóstica, mientras que la resonancia magnética se empleó en el 60,1% de los casos para optimizar la planificación quirúrgica. En casos puntuales, se indicó tratamiento médico previo a la cirugía como estrategia para la planificación operatoria y la reducción de complicaciones. Conclusiones. Las anomalías müllerianas presentan manifestaciones clínicas variadas y frecuentemente requieren resolución quirúrgica. El diagnóstico temprano apoyado en estudios por imágenes, junto con el trabajo interdisciplinario entre ginecología, cirugía, diagnóstico por imágenes y salud mental, permite un abordaje integral y mejora los resultados en las adolescentes afectadas.
Palabras clave: anomalías müllerianas, cirugía ginecológica, supresión menstrual de ciclos, interdisciplina, adolescencia.
Abstract
Background. Müllerian anomalies are congenital malformations involving the uterus, cervix, fallopian tubes, and vagina. Their prevalence is variable, and clinical presentation ranges from asymptomatic cases to acute abdominal pain. Early diagnosis is essential for appropriate management and to prevent complications. Objectives. To describe the clinical presentation, diagnostic methods, and surgical outcomes of girls and adolescents with Müllerian anomalies treated at a tertiary-care hospital over an 11-year period. Methods. A retrospective, observational, and descriptive study was conducted. A total of 112 medical records of girls and adolescents aged 0–18 years with Müllerian anomalies requiring surgical intervention were reviewed. All patients were treated at a high-complexity hospital between 2012 and 2023. Cases were classified into four groups according to simplified Rock System. Demographic data, presenting symptoms, diagnostic tools, and treatment approaches were analyzed. Results. A total of 112 medical records were analyzed. The distribution of anomalies was as follows: Group 1: Müllerian duct dysgenesis (17.8%); Group 2: vertical fusion anomalies (24.1%); Group 3: lateral fusion anomalies (42%); and Group 4: rare defects or malformation associations (16.1%). The most common presenting symptoms were primary amenorrhea, abdominal pain, and progressive dysmenorrhea. Physical examination and ultrasound were the main diagnostic tools, while magnetic resonance imaging was used in 60.1% of cases to refine surgical planning. In selected patients, medical treatment was initiated prior to surgery as a strategy to facilitate operative planning and reduce complications. Conclusions.
Müllerian anomalies present with heterogeneous clinical manifestations that often require surgical correction. Early diagnosis supported by imaging, together with interdisciplinary collaboration among gynecology, surgery, radiology, and mental health specialists, is key to providing comprehensive care and optimizing clinical outcomes in adolescents.
Keywords. Müllerian anomalies, gynecological surgery, menstrual cycle suppression, interdisciplinary care, adolescence.
Introducción
Las anomalías müllerianas son malformaciones congénitas del desarrollo de los conductos paramesonéfricos, que dan origen a las trompas de Falopio, útero, cérvix y los dos tercios superiores de la vagina. La prevalencia varía según la literatura, pero se estima en un 4 – 7% en la población general; sin embargo, existe un alto subregistro debido al gran número de casos asintomáticos. Muchos de estos defectos suelen diagnosticarse durante la adolescencia y pueden tener importantes implicancias clínicas, especialmente durante la edad reproductiva.1 La forma de presentación clínica varía según el tipo de anomalía, desde formas asintomáticas, amenorrea primaria, dismenorrea severa y dolor abdominal recurrente, hasta cuadros de abdomen agudo quirúrgico. En el caso de anomalías obstructivas, su diagnóstico temprano y abordaje interdisciplinario es clave para evitar complicaciones como el desarrollo de endometriosis o la alteración de la función reproductiva.2
A pesar de que la literatura es extensa y existen múltiples clasificaciones aceptadas, como la de la American Society for Reproductive Medicine (ASRM) y la modificación propuesta por Rock y Adam- más útil en la adolescencia-, persisten dificultades en el diagnóstico y manejo oportuno. Esto se hace evidente en centros que no cuentan con equipos interdisciplinarios, con ginecólogos expertos o entrenamiento quirúrgico especializado.3, 4, 5 En este trabajo utilizamos la clasificación simplificada de J Rock, ya que impresiona que es la más fácil de asociar con el mecanismo de producción y resulta muy didáctica.
Objetivo. Describir la presentación clínica, las herramientas diagnósticas y las intervenciones quirúrgicas en niñas y adolescentes con anomalías müllerianas atendidas en un hospital de alta complejidad en un período de 11 años.
Materiales y Métodos
Se realizó un estudio con diseño retrospectivo, de corte transversal, observacional y descriptivo. Se analizaron las historias clínicas electrónicas de niñas y adolescentes, de entre 0 y 18 años, con diagnóstico de malformaciones müllerianas que requirieron intervención quirúrgica, en el período comprendido entre enero de 2012 y diciembre de 2023.
El estudio se llevó a cabo en el Hospital Nacional de Pediatría “Prof. Dr. Juan P. Garrahan”, centro de salud público de alta complejidad y de derivación internacional.
Se incluyeron únicamente las historias clínicas digitalizadas que contaban con todos los datos requeridos para el análisis y que habían sido evaluadas tanto por la Unidad de Ginecología infanto juvenil como por el servicio Cirugía Pediátrica. Se excluyeron todas las niñas y adolescentes operadas por cirugía que no habían sido evaluadas por ginecología en este centro y aquellas cuyas variables de análisis no estuvieran registradas en la historia clínica.
Las consultantes fueron agrupadas según la clasificación simplificada de Rock en los grupos que se describen a continuación.5
- Grupo 1: disgenesia de los conductos de Müller.
- Grupo 2: anomalías de fusión vertical de los conductos de Müller.
- Grupo 3: anomalías de fusión lateral de los conductos de Müller.
- Grupo 4: defectos inusuales o asociaciones malformativas.
Se utilizaron las siguientes variables de análisis: edad al momento de la consulta, motivo de consulta, tipo de anomalía, presencia de malformaciones asociadas, uso de tratamiento médico para inhibición de los ciclos menstruales y tipo de procedimiento quirúrgico, inicio postoperatorio de relaciones sexuales (IRS).
Respecto al análisis estadístico, los datos fueron procesados en Microsoft Excel®. Se emplearon estadísticas descriptivas: promedios para variables continuas, y frecuencias relativas (porcentajes) para variables categóricas. No se aplicaron pruebas de hipótesis por tratarse de un estudio descriptivo. No se calculó un tamaño muestral previo, ya que se incluyó la totalidad de los casos que cumplieron criterios de inclusión.
Las variables fueron recolectadas en forma disociada de los datos identificatorios por lo que no se solicitó consentimiento informado.
Resultados.
Se analizaron 192 historias clínicas, 112 historias clínicas digitales cumplieron los criterios de inclusión.
El promedio de edad de las niñas y adolescentes cuyas historias clínicas fueron evaluadas fue de 13,2 años (18 meses - 17 años). El 73.5% de los casos presentaron síntomas. En el 100% de los casos el examen físico y la ecografía fueron suficientes para arribar al diagnóstico. Se realizó resonancia magnética en el 60.1 % con el fin de optimizar la caracterización anatómica, y posibilitar una mejor planificación quirúrgica, especialmente en malformaciones complejas con componente obstructivo. En todos los casos, el diagnóstico se confirmó durante el acto quirúrgico. Los resultados se resumen en la Tabla 1.
Tabla 1. Resumen de las características de las historias clínicas analizadas en el trabajo. (N= 112).
|
Resultados |
Grupo 1 Disgenesia de los conductos de Müller (N 20) |
Grupo 2 Anomalías de fusión vertical (N 27) |
Grupo 3 Anomalías de fusión lateral (N 47) |
Grupo 4 Defectos inusuales/asociaciones malformativas (N 18) |
|
Promedio y rango de edad en 1er. consulta ginecológica |
15.3 (7 - 17 años) |
12.1 (11 - 16 años) |
12.9 (18 meses - 17 años) |
13.5 (9 - 16 años) |
|
Motivos de consulta |
Amenorrea primaria (n= 18;90%) Control ginecológico (n= 2;10%)
|
Dolor abdominal cíclico (n=21;77.8%). Amenorrea primaria (n=3; 11.1%) Dolor abdominal agudo (n=3; 11.1%) |
Dismenorrea progresiva (n=40; 85.1%). Dolor abdominal (n=5; 10.6%). Hallazgo ecográfico (n=2; 4.3%) |
Control ginecológico (n=9;50 %). Hallazgo ecográfico. (n=5; 27.8%). Amenorrea primaria (n=3;16.7 %). Sangrado menstrual fétido (n=1; 5.5%). |
|
Tipo de MM más frecuente |
Síndrome de Rokitansky
|
Tabique vaginal transverso completo bajo |
Síndrome Wünderlich
|
Malformación ano rectal. |
|
Tratamiento médico: inhibición de ciclos (Nº de adolescentes) |
- |
12 |
11 |
2 |
|
Procedimientos quirúrgicos |
Vaginoplastia con colon sigmoides laparoscópica (n=20; 100%) |
Resección tabique vaginal completo (n=15;55.6%) Resección tabique vaginal + Vaginoplastia (n=5;18.5%). Resección tabique vaginal + drenaje hematosalpinx y sonda de drenaje uterino a pared del abdomen (n=1;3.7%). Vaginoplastia con sigmoides (n=4;14.8%) Histerectomía |
Resección de tabique vaginal y laparoscopía (44). Resección de septo uterino y tabique vaginal (1). Hemihisterosalpinguectomía en cuernos no comunicantes (2). |
Intervenciones múltiples (18) Anorrectoplastia. Reconstrucción entre vía urinaria y genital. Neovagina con colon sigmoides. Introitoplastia.
|
Grupo 1 – Disgenesia de los conductos de Müller (n: 20), corresponde al 17.8 % del total. El motivo de consulta más usual fue la amenorrea primaria en el 90% de los casos. El diagnóstico en todos los casos fue Síndrome de Rokitansky (agenesia útero vaginal). La vaginoplastia con colon sigmoides por vía laparoscópica fue el procedimiento que se practicó en el 100% de los casos, solo una paciente requirió un procedimiento adicional (ver Tabla 1). Se identificó que el 60% de las adolescentes presentaron IRS posterior a la resolución quirúrgica.
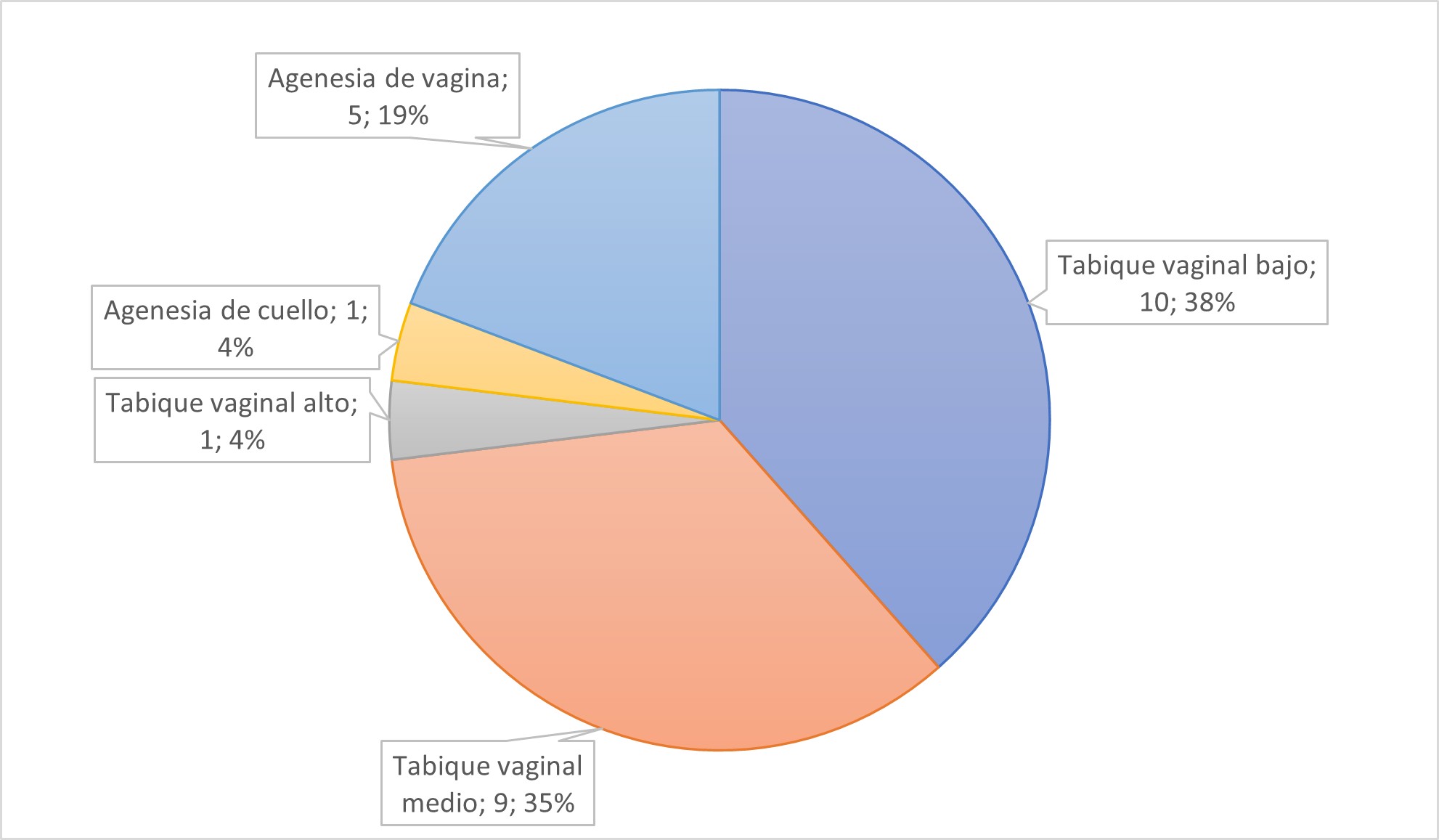
Grupo 2 - Anomalías de fusión vertical (n: 27), corresponde al 24.1 % del total de la muestra. La consulta inicial se motivó en el 80% de los casos por dolor abdominal. El tabique vaginal transverso fue el diagnóstico más común y el tratamiento fue la resección quirúrgica del mismo (ver Tabla 2). Se utilizaron para supresión de menstruaciones análogos de GnRH en el 66,6% de los casos, y progestágenos en el 33,3%. El 13.5% de las consultantes se iniciaron relaciones sexuales posterior a la cirugía.
Tabla 2. Tipo de anomalías de fusión vertical (n:27).
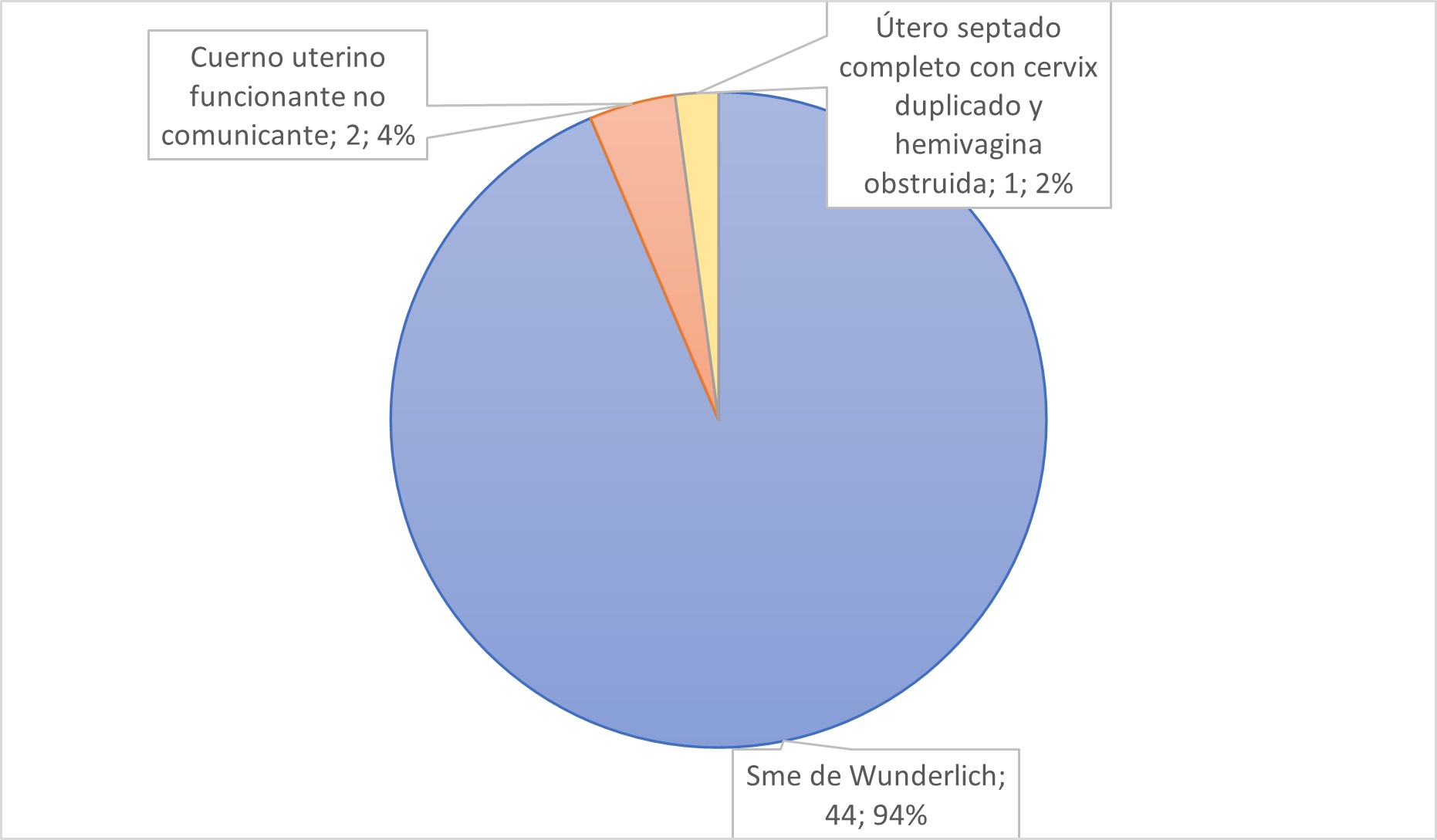
Grupo 3 - Anomalías de fusión lateral (n:47), corresponde al mayor porcentaje de la muestra, representando el 42 %. Motivó la consulta la dismenorrea de tipo progresiva en el 90% de las adolescentes. En 44 de ellas se diagnosticó Síndrome de Herlyn-Werner-Wunderlich que corresponde a la tríada de útero didelfo, hemivagina obstruida por un tabique vaginal obstructivo unilateral y agenesia o displasia renal ipsilateral (ausencia o malformación del riñón del mismo lado que la hemivagina obstruida) (Tabla 3). Se realizó resección de tabique vaginal y laparoscopía diagnóstica como intervención más frecuente. Un 34% de las adolescentes presentaron focos de endometriosis que fueron tratados quirúrgicamente y se obtuvo diagnóstico mediante anatomía patológica. Once de las consultantes recibieron tratamiento médico para supresión menstrual, 7 de ellas progestágenos y 2 análogos de GnRH (una para cuerno uterino funcionante no comunicante y el otro para el útero septado con hemivagina obstruida). El 30% inició relaciones sexuales posterior a la cirugía.
Tabla 3. Tipo de anomalías de fusión lateral (n:47).
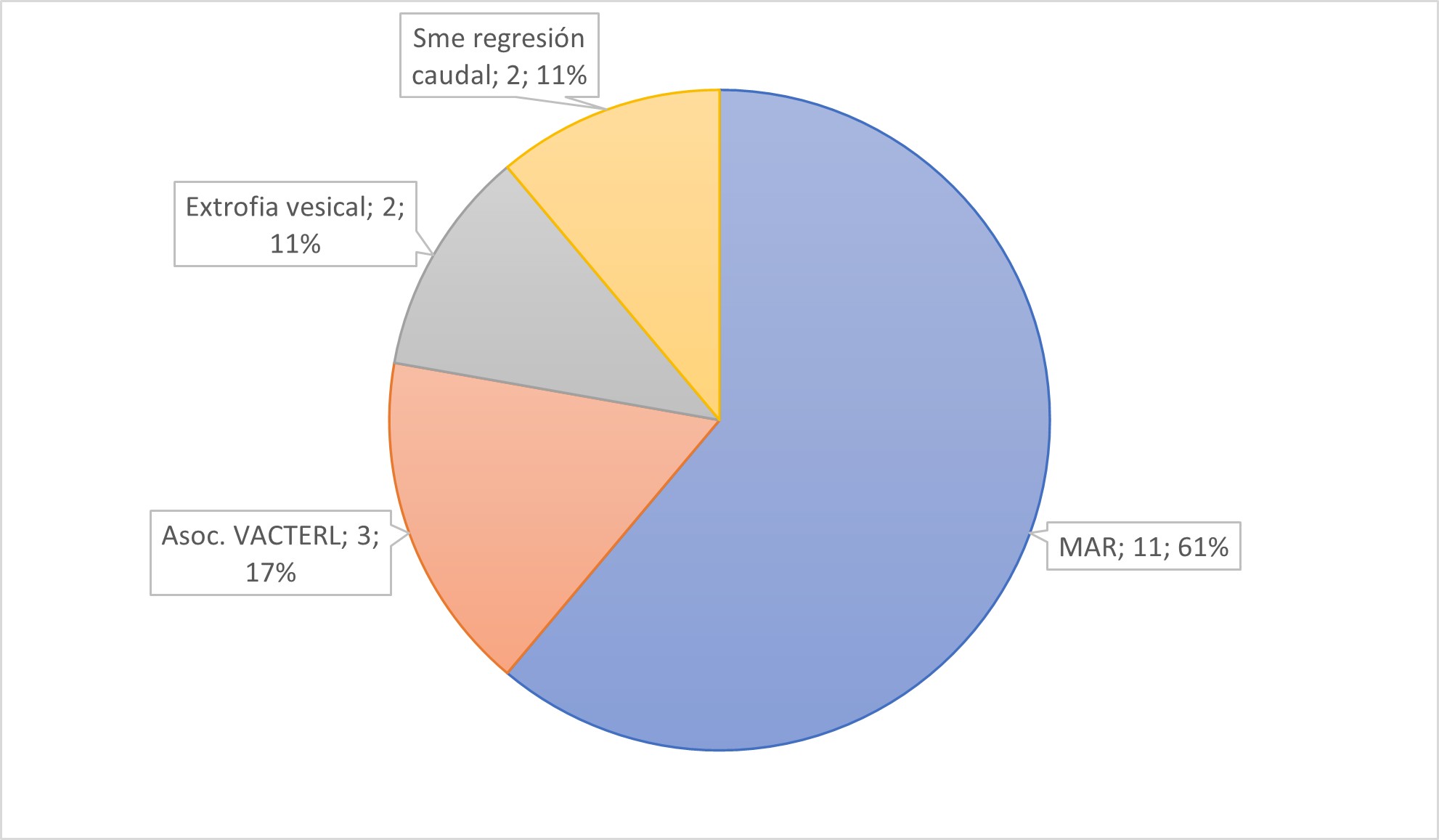
Grupo 4 - Defectos inusuales o asociaciones malformativas (n: 18), en este grupo se describen patologías heterogéneas e infrecuentes que representaron el 16.1% del total. Las malformaciones ano rectales (MAR) y el síndrome VACTERL, acrónimo correspondiente a - vertebral defects (V), anal atresia (A), cardiac defects (C), tracheoesophageal malformation (TE), renal defects (R), limb anomalies (L) – fueron las asociaciones más frecuentes. Algunas cursaron con útero didelfo y obstrucción vaginal/cervical y otras con agenesia vaginal con o sin estructuras müllerianas funcionantes (Tabla 4). El examen físico de control en contexto de antecedente de cirugía pelviana por patología de base y el hallazgo ecográfico de estudio solicitado en forma de catastro por antecedentes fueron los motivos de consulta más frecuentes. Por las características especiales de este grupo, las técnicas quirúrgicas fueron diversas. En forma general, las intervenciones sobre la vía urinaria o tracto anorrectal habitualmente se realizaron en forma cercana al nacimiento mientras que las cirugías del tracto genital fueron peripuberales. Dos adolescentes recibieron tratamiento con análogos de GnRH para inhibición central de ciclos. No se evaluó en este grupo IRS.
Tabla 4. Tipo de anomalías müllerianas con defectos inusuales o asociaciones malformativas (n=18).
Discusión
Las anomalías müllerianas representan un grupo heterogéneo de malformaciones congénitas cuya detección en la infancia y adolescencia plantea desafíos diagnósticos y terapéuticos. El alto porcentaje de niñas y adolescentes sintomáticas en esta serie, puede explicarse considerando que solamente se incluyeron en este estudio patologías que requirieron de cirugía. Los estudios internacionales concuerdan que las anomalías müllerianas suelen manifestarse clínicamente en la pubertad, pero su prevalencia real no está clara porque muchas de ellas son asintomáticas y pueden pasar subdiagnosticadas incluso hasta la adultez, donde pueden diagnosticarse asociadas a trastornos en la fertilidad. 6, 7 Cabe destacar que la distribución etiológica de este grupo no corresponde a la frecuencia descrita en la literatura porque se trata de un centro de alta complejidad con derivación de patología complejas.
En el Grupo 1, correspondiente a disgenesias, el diagnóstico fue el síndrome de Mayer-Rokitansky-Küster-Hauser o agenesia útero vaginal. Las características coinciden con lo reportado en la literatura: adolescentes con fenotipo femenino con amenorrea primaria en contexto de desarrollo puberal completo. En estos casos, el examen de genitales que evidencia ausencia de vagina es clave. Remarcando la importancia del examen físico. Cabe destacar que la creación de una neovagina con el uso de dilatadores es también una alternativa terapéutica a la intervención quirúrgica cuando las características anatómicas son favorables. En este trabajo aquellas que optaron, luego de un completo asesoramiento, por dicho tratamiento fueron excluidas del análisis. En el abordaje de esta patología, el espacio psicoterapéutico es fundamental no solo para la devolución diagnóstica con sus implicancias, sino también para la elección del tratamiento y la preparación para el mismo.8 En relación a la creación de una neovagina, la meta de la intervención es poder lograr una vagina para que la adolescente pueda tener actividad coital. El momento de la intervención es electivo, por lo que es esperable el alto porcentaje de inicio de relaciones sexuales postquirúrgico.
El segundo grupo, es el de anomalías de fusión vertical incluye el tabique vaginal transverso, la agenesia parcial de vagina y la agenesia cervical, con incidencias estimadas de 1:70.000, 1:4.000 y 1:80.000, respectivamente. Se trata de un subgrupo heterogéneo cuya presentación clínica típica es el dolor abdominal cíclico en adolescentes con pubertad completa y amenorrea primaria, motivo frecuente de consulta en emergencias. La edad y forma de presentación dependen del nivel de la obstrucción del tracto genital. El diagnóstico requiere sospecha clínica y suele confirmarse mediante resonancia magnética, que permite definir con precisión la localización y el espesor de la obstrucción. El tratamiento quirúrgico debe planificarse cuidadosamente y ser realizado por equipos especializados, ya que intervenciones inadecuadas pueden derivar en múltiples procedimientos posteriores. En casos complejos o diferibles, puede considerarse la supresión menstrual con análogos de GnRH o gestágenos en esquema continuo, con el fin de prevenir menstruación retrógrada, dolor y riesgo de endometriosis. Estas decisiones deben ser adoptadas en el marco de un equipo interdisciplinario.9
El tercer grupo, correspondiente a las anomalías de fusión lateral de los conductos de Müller de tipo obstructiva, cabe destacar que fue el grupo más numeroso. El diagnóstico más habitual fue el síndrome de Wünderlich. El conocimiento de este síndrome y el antecedente de agenesia renal es fundamental para su sospecha. La bibliografía disponible mayormente se remite a reporte de casos, por lo que no existe un protocolo definido respecto al abordaje y tratamiento de este síndrome. Por otra parte, se aclara que las anomalías de fusión lateral no obstructivas, fueron excluidas de este trabajo. En segundo término, y muchísimo más infrecuentemente, se encuentra el cuerno uterino no comunicante y funcionante cuya clínica suele ser muy similar. Habitualmente, el diagnóstico inicial puede ser dificultoso ya que la dismenorrea cíclica y progresiva puede no interpretarse en primera instancia como síntoma de la patología subyacente, y los hallazgos ecográficos pueden confundirse con patología anexial. 10, 11, 12 Es menester considerar que el trabajo fue realizado en un centro de alta complejidad donde existen profesionales entrenados en el abordaje clínico y quirúrgico de patología malformativa por lo que existe el sesgo de derivación tal como fue mencionado oportunamente.
El último grupo, de asociaciones malformativas, constituyó el conjunto de patologías más heterogéneas; a pesar de que la incidencia de malformaciones anorrectales y Síndrome de VACTERSL es baja, este centro constituye un centro de derivación de alta complejidad, con equipo de abordaje interdisciplinarios tal como fue mencionado previamente.
Si bien los diagnósticos sindrómicos se realizaron a temprana edad, la primera consulta a ginecología fue próxima a la pubertad. Esto podría explicarse considerando que la aparición de síntomas asociados a patología ginecológica, puede manifestarse en este momento del desarrollo. Sin embargo, es fundamental el catastro rutinario y peripuberal de estructuras müllerianas y establecer la sospecha de alteraciones de las mismas, máxime ante el diagnóstico anomalías renales (agenesia renal, riñón ectópico, poliquistosis renal). Diversos autores consideran que ante el diagnóstico de una anomalía urológica o de asociaciones malformativas, el examen físico genital y la sospecha del anomalía ginecológica es indispensable para prevenir la morbilidad de estas adolescentes.13, 14 Por otra parte, es fundamental conocer que las anomalías müllerianas pueden estar asociadas a otros síndromes congénitos, como anomalías renales y esqueléticas en la asociación MURCS (Mullerian aplasia, Renal aplasia, Cervicothoracic Somite dysplasia) y en las malformaciones anorrectales, que afectan el desarrollo de la porción inferior de los tractos intestinal y urogenital, como en la asociación VACTERL.15 Asimismo, las múltiples intervenciones quirúrgicas reconstructivas requeridas en la niñez en este grupo, pueden determinar complicaciones tardías como la presencia de estenosis vaginal. Es fundamental la valoración ginecológica de estas adolescentes para el seguimiento de potenciales complicaciones y el acompañamiento en la construcción de su sexualidad.
Respecto a los estudios complementarios, en todos los casos se solicitó la ecografía ginecológica, en concordancia con lo descrito en la literatura. La RM ha demostrado ser el método de elección y “Gold standard” para el estudio de anomalías müllerianas ya que presenta mejor definición de tejidos blandos pelvianos y gran capacidad multiplanar que permite una mejor resolución espacial. Además, posibilita la visualización de detalles anatómicos como paredes de órganos, fundamentales para la planificación quirúrgica, en especial en las anomalías de fusión vertical. La comunicación directa con el especialista de diagnóstico por imágenes permite la optimización técnica de la RM, como por ejemplo el uso de cortes finos o la utilización de gel endovaginal ante la presencia de patología obstructiva con vagina distal. Es especialmente útil si no se dispone de profesionales entrenados en ultrasonido familiarizados con este tipo de anomalías, o si la calidad de la ecografía no es lo suficientemente sofisticada, tal como describe Keith Edmonds en “Vaginal and uterine anomalies in the paediatric and adolescent patient”. 16
En las patologías de tipo obstructivo, independientemente del grupo, se utilizó tratamiento médico, como análogos de GnRH o progestágenos. El fin del mismo es evitar que aumente el tamaño de las colecciones (hematocolpos, hematometra, hematolsalpinx o hemoperitoneo) y la posibilidad de desarrollo de endometriosis. Dicho tratamiento debe sostenerse hasta la resolución quirúrgica.17 El momento de la suspensión de la medicación fue definido interdisciplinariamente. Cabe destacar que estas intervenciones tienen indicaciones específicas y que se realizan en el menor tiempo posible.
Las limitaciones del estudio incluyen su diseño retrospectivo, la ausencia de un seguimiento longitudinal, la dependencia de registros clínicos para la recolección de datos y un sesgo de selección debido a que el centro asistencial se trata de un Hospital de alta complejidad, centro de derivación nacional. Como fortalezas se describe que la cohorte elegida recibió una atención médica similar, ya que todas las niñas y adolescentes seleccionadas, desarrollaron su consulta en el mismo centro de alta complejidad y con la sistematización del abordaje interdisciplinario.
Consideraciones Finales.
Las anomalías müllerianas son un conjunto heterogéneo de malformaciones congénitas que impactan significativamente en la salud ginecológica de las niñas y adolescentes. En este estudio, se observó que la mayoría consultó por síntomas clínicos significativos, como amenorrea primaria, dismenorrea progresiva y cuadro de dolor abdominal agudo. El promedio de edad fue menor para aquellas con componente obstructivo que suelen ser las que desarrollan sintomatología más precozmente. En este tipo de anomalías, el diagnóstico preciso del tipo malformación y su detección precoz resulta crucial para evitar complicaciones a largo plazo, como la endometriosis y la pérdida de la función reproductiva. Es por eso que, en algunos casos, el uso de tratamiento médico prequirúrgico, como los análogos de GnRH o los progestágenos, resultó ser una herramienta valiosa para la supresión menstrual antes de la intervención quirúrgica.
Un aspecto destacado de este trabajo es la importancia de la atención interdisciplinaria. La colaboración entre ginecólogos, cirujanos pediátricos, especialistas en diagnóstico por imágenes y profesionales de la salud mental es fundamental para ofrecer una atención integral, respetuosa y adaptada a las necesidades emocionales y físicas de cada niña o adolescentes en particular y sus familias.
Bibliografía
- Golan A, Langer R, Bukovsky I, et al. “Congenital anomalies of the müllerian system”. Fertil Steril. 51,5(1989):747-755. doi:10.1016/s0015-0282(16)60660-x
- Kapczuk K, Zajączkowska W, Madziar K, et al. “Endometriosis in Adolescents with Obstructive Anomalies of the Reproductive Tract”. J Clin Med. 12,5(2023):2007. doi: 10.3390/jcm12052007.
- Pfeifer SM, Attaran M, Goldstein J, et al. “ASRM müllerian anomalies classification 2021”. Fertil Steril. 116,5(2021):1238-1252. doi: 10.1016/j.fertnstert.2021.09.025.
- “Clasificación de la Sociedad Americana de Fertilidad (AFS) sobre adherencias anexiales, oclusión tubárica distal, oclusión tubárica secundaria a ligadura tubárica, embarazos tubáricos, anomalías müllerianas y adherencias intrauterinas”. Fertil Steril. 49,6(1988):944–955. doi: 10.1016/s0015-0282(16)59942-7.
- Rock JA, Adam RA. Cirugía para la reparación de trastornos del desarrollo. En: Nichols DH, Clarke-Pearson, editores. Cirugía ginecológica, obstétrica y afines. 2.ª ed. 2000:780–813.
- Epelman M, Dinan D, Gee MS, et al. “Müllerian duct and related anomalies in children and adolescents”. Magn Reson Imaging Clin N Am. 21,4(2013):773-89. doi: 10.1016/j.mric.2013.04.011.
- Sociedad Argentina de Ginecología Infanto Juvenil. (2015). Ginecología infanto-juvenil. Un abordaje interdisciplinario. Ediciones Journal. Capítulo 4. Pág 191-215.
- Committee on Adolescent Health Care. ACOG Committee Opinion No. 728: Müllerian Agenesis: Diagnosis, Management, And Treatment. Obstet Gynecol. 131,1(2018):e35-e42. doi: 10.1097/AOG.0000000000002458.
- Sanfilippo, J. S. (2020). Sanfilippo's textbook of pediatric and adolescent gynecology. Taylor & Francis Group, LLC.
- Pecorino B, Scibilia G, Ferrara M, et al. Psychological impact of neovagina creation and uterus transplantation in the patients affected from Mayer-Rokitanski-Kuster-Hauser syndrome: A narrative review. Eur J Obstet Gynecol Reprod Biol. 2024;302:356-361. doi:10.1016/j.ejogrb.2024.09.041 (10) Emans, S. J. (2012). Ginecología en la infancia y adolescencia (6ª ed.). Wolters Kluwer: Lippincott Williams & Wilkins.
- Gutiérrez-Montufar OO, Zambrano-Moncayo CP, Otálora-Gallego MC, et al. “Herlyn-Werner-Wunderlich syndrome: case review and report of the literature”. Rev Colomb Obstet Ginecol. 72,4(2021):407-422. doi: 10.18597/rcog.3699.
- Lamichhane D, Sutihar A, Janakyraman G, et al. “Herlyn-Werner-Wunderlich Syndrome: A Case Report”. JNMA J Nepal Med Assoc. 61,268(2023):949-952. doi: 10.31729/jnma.8376.
- Ahmad H, Wood RJ, Avansino JR, et al. “Does presence of a VACTERL anomaly predict an associated gynecologic anomaly in females with anorectal malformations?: A Pediatric Colorectal and Pelvic Learning Consortium Study”. J Pediatr Surg. 58,3(2023):471-477. doi: 10.1016/j.jpedsurg.2022.06.006.
- Xu TO, Hanke RE, Das K, et al.” VACTERL Screening in Newborns with Anorectal Malformations - An Opportunity to Optimize Screening Practices, add Gynecologic and Spinal Conditions, and Utilize a New Acronym: VACTE(G)RLS”. J Pediatr Surg. 60,6(2025):162252. doi: 10.1016/j.jpedsurg.2025.162252.
- Teo XL, Narasimhan KL, Chua JH. Müllerian agenesis in the presence of anorectal malformations in female newborns: a diagnostic challenge. Singapore Med J. 2015;56(5):e82-e84. doi:10.11622/smedj.2015079
- Edmonds DK. “Vaginal and uterine anomalies in the paediatric and adolescent patient”. Curr Opin Obstet Gynecol. 13,5(2021):463-7. doi: 10.1097/00001703-200110000-00004.
- Dietrich JE, Millar DM, Quint EH. “Obstructive reproductive tract anomalies”. J Pediatr Adolesc Gynecol. 27,6(2014):396-402. doi: 10.1016/j.jpag.2014.09.001.
-
Médica Tocoginecóloga. Ex becaria de Perfeccionamiento de Ginecología Infanto Juvenil del Hospital “Prof. Dr. P Garrahan”. Médica de planta en la Unidad de Ginecología Infantojuvenil del Hospital “Sor María Ludovica” de La Plata, Buenos Aires Argentina
-
Médica Tocoginecóloga. Ex Becaria de perfeccionamiento en la Unidad de Ginecología del Hospital Nacional de Pediatría “Prof. Dr. Juan P Garrahan”.
-
Médica ginecóloga certificada en ginecología infanto juvenil. Médica de planta en la Unidad de Ginecología del Hospital Nacional de Pediatría “Prof. Dr. Juan P Garrahan”.
-
Médica ginecóloga certificada en ginecología infanto juvenil. Médica de planta en la Unidad de Ginecología del Hospital Nacional de Pediatría “Prof. Dr. Juan P Garrahan”.
-
Médica cirujana pediátrica. Médica de planta en el Servicio de Cirugía General del Hospital Nacional de Pediatría “Prof. Dr. Juan P Garrahan”.
-
Médica cirujana pediátrica. Ex coordinadora del centro quirúrgico en el Hospital Nacional de Pediatría “Prof. Dr. Juan P Garrahan”
-
Médica ginecóloga certificada en ginecología infanto juvenil. Coordinadora en la Unidad de Ginecología del Hospital Nacional de Pediatría “Prof. Dr. Juan P Garrahan”
Dirección de la Institución: Dirección de la Institución: Combate de los Pozos 1881.
Correo del autor: Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
