Tumor de células esteroideas de ovario. A propósito de un caso.
Ovarian steroid cell tumor. A case report.
Caso Clínico
Dras. Natalia Del Franco1, M. Sol Barrientos2, Andrea Di Fresco3, Myriam Bonifacio4, Elizabeth Domínguez5
Resumen
Los tumores de células esteroideas de ovario son poco frecuentes y tienen una presentación clínica que puede ser muy variada. Se caracterizan por producir síntomas asociados al hiperandrogenismo. Son un desafío diagnóstico y su manejo interdisciplinario es fundamental para abarcar su probable repercusión multisistémica. Se presenta el caso clínico de una adolescente de 17 años con diagnóstico de tumor de células esteroideas de ovario; el cual fue tratado quirúrgicamente y en forma interdisciplinaria.
Palabras clave: tumores de células esteroideas, hiperandrogenismo, interdisciplina.
Abstract
Ovarian steroid cell tumors are rare and have a very varied clinical presentation, they produce symptoms associated with hyperandrogenism. They are a diagnostic challenge and their interdisciplinary management is essential to address their probable multisystemic impact. We present the clinical case of a 17-year-old adolescent diagnosed with a steroid cell tumor of the ovary, which was treated surgically and in an interdisciplinary manner
Keywords: steroid cell turmors, hyperandrogenism, interdiscipline.
Introducción
Los tumores de células esteroideas son tumores estromales de los cordones sexuales y representan menos del 0,1% de todos los tumores ováricos.1 Se clasifican en subtipos según su célula de origen: luteoma estromal, tumores de células de Leydig, tumores no especificados - NOS - (60%).2
Su forma de presentación clínica es variable, entre ellos: síntomas gastrointestinales, como dolor y distensión abdominal, signos de hiperandrogenismo, como acné, hirsutismo y acantosis nigricans, y alteraciones en el ciclo menstrual.3 El diagnóstico resulta dificultoso, ya que tiene múltiples diagnósticos diferenciales (el síndrome de ovario poliquístico y la hiperplasia suprarrenal congénita, por ejemplo).
La cirugía suele ser el tratamiento de elección, pero existen otras formas de abordarlo4, como el tratamiento quimioterápico y la terapia con análogos de GnRH
En lo que respecta a su comportamiento, suelen ser benignos. Los de comportamiento maligno suelen asociarse a metástasis peritoneales. El riesgo de malignidad y la tasa de recurrencia aumenta después de los 40 años.
Las pacientes más jóvenes tienen un pronóstico más favorable, lo que brinda la oportunidad de considerar cirugías para preservar la fertilidad y la función ovárica. 1
Los tratamientos que se proponen para la recurrencia o progresión de la enfermedad son la escisión tumoral, quimioterapia y terapia con análogos de GnRH. 1
Caso clínico
Adolescente de 17 años que consulta a ginecología infantojuvenil por amenorrea secundaria de 1 año de evolución asociado a hirsutismo, acantosis nigricans, acné y alteración en la tonalidad de la voz.
Refiere que su menarca fue a los 12 años y desde entonces tiene ciclos cada 90 días. Niega dismenorrea. Refiere inicio relaciones sexuales a los 17 años, utiliza como método anticonceptivo preservativo.
Como antecedente patológico presenta obesidad.
Como antecedentes familiares, su madre y sus abuelas presentan hipertensión arterial crónica y diabetes tipo 2.
En el examen físico se constata: obesidad (peso 95kg, talla 156 cm e IMC 37.4); acné facial y en dorso; acantosis nigricans generalizada (más marcada en cuello, línea alba, axilas y cara interna de miembros inferiores); hirsutismo en cara, tronco, dorso y miembros inferiores (moderado según escala de Ferriman y Gallwey); mamas hipoplásicas Tanner 4; vello púbico Tanner 4 (ver Figuras 1,2,3). Se observa clitoromegalia (longitud de 3cm).
Fig. 1. Acantosis nigricans en cuello e hirsutismo en dorso.
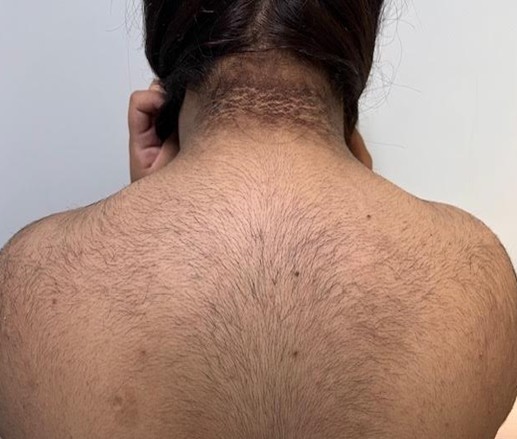
Fig. 2. Mamas hipoplásicas y acantosis en línea alba.
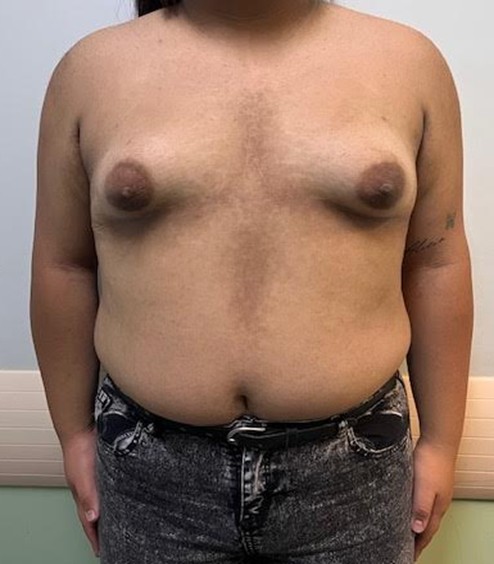
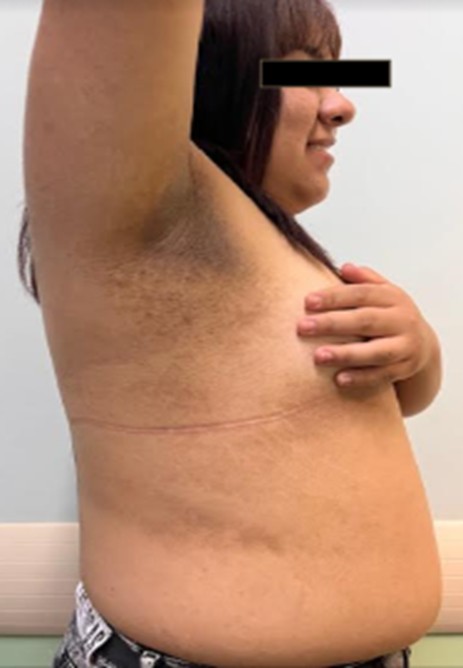
Fig. 3. Acantosis nigricans en axila derecha.
Se solicitan los siguientes estudios complementarios:
Ecografía transvaginal que informa en topografía anexial derecha formación de aspecto nodular de 78x78x75mm, heterogénea, sin vascularización al Doppler color, compatible con tumor dermoide en primera instancia
Tomografía computarizada de abdomen y pelvis que informa por delante de útero, formación de bordes definidos con centro heterogéneo de menor densidad que presenta áreas líquidas y tejido graso, mide 76x71mm.
Densitometría ósea (solicitada por presentar amenorrea mayor a los 6 meses de evolución): sin hallazgos patológicos.
Laboratorio (solicitado luego prueba de progesterona positiva, en conjunto con ecografía ginecológica): glucemia 0.82 g/lt, LH 3.02 uUI/mL, FSH 3.94 uUI/mL, estradiol 84 pg/mL, testosterona 2.92 ng/mL, 17 hidroxiprogesterona 12.9 ng/mL, delta 4 androstenediona 8.7 ug/mL, dehidroepiandrosterona 8.7 ug/mL, cortisol plasmático 1.5 μg/dL, ACTH 23.9 pg/mL, TSH 2.61 uUI/mL, PRL 11.12 ng/mL.
Marcadores turmorales (CA 125, CA 19-9, CEA, alfa fetoprotenía, subunidad beta GCH, LDH) negativos.
Con estos resultados, se decide realizar interconsulta con endocrinología y nutrición. Se inicia tratamiento con hidrocortisona; ante la sospecha de hiperplasia suprarrenal congénita no clásica; se indican pautas higiénico dietéticas.
Se realiza por laparoscopia anexectomía (Fig. 4) derecha con toma de líquido peritoneal. Cabe destacar que, como hallazgo quirúrgico, se observa al ovario derecho aumentado de tamaño a expensas de formación blanco nacarada de 10 cm, aproximadamente. Resto de órganos pélvicos y abdominales sin particularidades.
El resultado de la anatomía patológica informa:
- Citológico: negativo para células neoplásicas.
- Anexo derecho: tumor de células esteroideas N.O.S. CLASIFICACIÓN pTNM (American Joint Committee on Cancer 8va. edición): pT1a. FIGO Stage (2018 FIGO Cancer Report): IA.5
Figura 4. Fotografía de pieza quirúrgica (anexo derecho) seccionada para estudio en anatomía patológica
En cuanto a la evolución clínica postquirúrgica, la paciente evolucionó de forma favorable y egreso del hospital en buenas condiciones generales.
A los 30 días reiniciaron los ciclos menstruales; a los 60 días se constata una disminución franca de la acantosis nigricans y descenso de peso de 4 kilos; persiste clitoromegalia y alteración en el tono de la voz.
La evolución bioquímica post quirúrgica mostro un descenso marcado de los andrógenos y aumento del cortisol. De forma gradual, se disminuye la dosis de hidrocortisona hasta suspenderla en su totalidad, descartándose entonces el diagnóstico de hiperplasia suprarrenal congénita no clásica sin necesidad de realizar estudio genético.
Actualmente, la adolescente se encuentra recibiendo anticonceptivos orales combinados (valerato de estradiol 2mg + dienogest 3mg) por deseo de anticoncepción, en buen estado general.
Discusión
Esta rara variedad de tumor de ovario virilizante produce tanto una problemática médica como una problemática psicosocial en cualquier etapa de la vida de la mujer.
Respecto a los diagnósticos diferenciales, un número significativo de tumores de células esteroideas de ovario ocurre en la población pediátrica, en donde los tumores inicialmente pueden diagnosticarse de forma errónea con hiperplasia suprarrenal congénita, es importante sospecharlo ya que pueden exhibir una sintomatología clínica similar. En comparación a lo que ocurre en las mujeres en edad reproductiva, que pueden ser diagnosticadas erróneamente con síndrome de ovario poliquístico, ya que es un trastorno hormonal mucho más común en este grupo de edad.6
La base del tratamiento es la cirugía, ya que este tumor presenta buen pronóstico post quirúrgico y, con frecuencia, se consigue gran mejoría de la sintomatología presentada por el mismo. Por lo tanto, el diagnóstico precoz y el tratamiento oportuno son la mejor respuesta tanto desde el punto de vista médico como desde el punto de vista psicosocial.
Se está estudiando el uso de análogos de GnRH para inducir una supresión de la secreción hormonal y una apoptosis que conduzcan a la curación no quirúrgica. 4
Los tratamientos informados para la recurrencia o progresión de la enfermedad fueron escisión tumoral, quimioterapia y terapia con análogos de GnRH. 1
Conclusión
Ante una paciente con signos y síntomas de hiperandrogenismo, es fundamental considerar los múltiples diagnósticos diferenciales y realizar un plan de estudio dirigido a ellos. En el caso clínico presentado, los resultados de laboratorio e imágenes orientan hacia un tumor que requiere resolución quirúrgica y luego, con el resultado de la anatomía patológica se confirma el diagnóstico de tumor ovárico de células esteroideas. Cabe destacar la buena respuesta clínica y bioquímica postquirúrgica que presentó la paciente y la importancia de contar con un equipo interdisciplinario para el diagnóstico, manejo y control de estos tumores.
Bibliografía.
- Lin M, Bao K, Lu L, Xu S, Liang Y, Cheng X, Wang F. Ovarian steroid cell tumors, not otherwise specified: analysis of nine cases with a literature review. BMC Endocr Disord. 2022 Nov.
- Thomas TT, Ruscher KR, Mandavilli S, Balarezo F, Finck CM. Ovarian steroid cell tumor, not otherwise specified, associated with congenital adrenal hyperplasia: rare tumors of an endocrine disease. J Pediatr Surg. 2013 Jun.
- Wang PH, Chao HT, Lee RC, Lai CR, Lee WL, Kwok CF, Yuan CC, Ng HT. Steroid cell tumors of the ovary: clinical, ultrasonic, and MRI diagnosis--a case report. Eur J Radiol. 1998 Feb.
- Das A, Panda S, Singh AS. Steroid cell tumor: A rare virilizing ovarian tumor. J Cancer Res Ther. 2015 Jul-Sep.
- Federación Internacional de Ginecología y Obstetricia (FIGO). Cáncer de ovarios, trompas de Falopio y peritoneo. 2018. https://www.figo.org/es/news/estadificacion-para-tumores-malignos-de-ovftp. Consultado diciembre 2024.
6. Wei CH, Fadare O. Ovarian steroid cell tumors: what do we know so far? Front Oncol. 2024 Jan.
- Médica especialista en Tocoginecología. Fellow de 2do. año de Ginecología infantojuvenil en Hospital Prof. A. Posadas.
- Médica especialista en Tocoginecología, miembro del equipo de Ginecología infantojuvenil del Hospital Prof. A. Posadas. Miembro del Programa de Adolescencia del Hospital de Clínicas.
- Médica especialista en Tocoginecología, miembro del equipo de Ginecología infantojuvenil del Hospital Prof. A. Posadas.
- Médica especialista en Tocoginecología, miembro del equipo de Ginecología infantojuvenil del Hospital Prof. A. Posadas.
- Médica especialista en Tocoginecología. Coordinadora de la Carrera de Especialista en Medicina para Adolescentes Facultad de Medicina UBA. Coordinadora General Programa de Adolescencia en Hospital de Clínicas José de San Martín.
