Malformaciones müllerianas y su dificultad diagnóstica
Müllerian malformations and their diagnostic difficulty
Caso Clínico
Dres. Esquivel M,¹ Secin E,² Bigozzi M,³ López Kaufman C,⁴ Jofre F.⁵
Resumen
Las malformaciones müllerianas constituyen un conjunto de anomalías producidas por alteraciones en el desarrollo de los conductos de Müller o paramesonéfricos. Tienen una prevalencia del 6,7% en la población general. El diagnóstico suele realizarse luego del desarrollo puberal o por infertilidad en la adulta. Se debe tener en cuenta las clasificaciones para llegar a un correcto diagnóstico y descartar anomalías anatómicas asociadas. Para ello, se cuenta con distintos exámenes complementarios, como la resonancia magnética con gadolinio y la ecografía ginecológica. Cuando no se logra abordar a un diagnóstico de certeza y además se necesita un tratamiento, se puede recurrir a la histeroscopía y la laparoscopía exploradora.
El objetivo de la presentación de este caso fue su dificultad diagnóstica hasta el momento de su cirugía.
Palabras clave: malformaciones müllerianas; prevalencia; diagnóstico; clasificaciones; reporte de caso; malformaciones anatómicas asociadas.
Abstract
Mullerians malformations constitute a set of anomalies produced by alterations in development of Muller ducts or paramesonephrics. They have a prevalence of 6.7% in the general population. The diagnosis is usually made after pubertal development or due to infertility in adulthood.
The classifications must be taken into account to reach a correct diagnosis and rule out associated anatomical anomalies. For this, there are different complementary tests such as magnetic resonance imaging with gadolinium and gynecological ultrasound.
When a certain diagnosis cannot be made and treatment is also needed, hysteroscopy and exploratory laparoscopy can be used.
The objective of the presentation of this case was the diagnostic difficulty until the moment of surgery.
Key words: mullerians malformations; prevalence; diagnosis; classifications; report case; dismiss anatomic anomalies related.
Introducción
Las malformaciones müllerianas (MM) son un grupo de anomalías estructurales originadas por fallas de desarrollo de los conductos paramesonéfricos o de Müller durante las primeras 16 semanas de gestación. Tienen una prevalencia del 6,7% en la población general; las más frecuentes: útero septado, bicorne, arcuato, didelfo, unicorne e hipoplasia uterina.1
Las manifestaciones clínicas son inespecíficas y pueden ser inherentes a la etapa de la vida en la que se encuentra la mujer, al tipo de anomalía, grado de complejidad o alteraciones concomitantes. En las adolescentes, por ejemplo, pueden manifestarse por dolor pélvico cíclico o no cíclico, dismenorrea, sangrado vaginal anormal, irregularidades menstruales y dispareunia.2
El diagnóstico suele realizarse luego del desarrollo puberal o por infertilidad en la adulta. Para ello, se cuenta con distintos exámenes complementarios como son la resonancia magnética con gadolinio y la ecografía ginecológica. Cuando no se logra abordar a un diagnóstico de certeza y además se necesita un tratamiento, se puede recurrir a la histeroscopía y la laparoscopía exploradora.
Se debe tener en cuenta las diferentes clasificaciones con distintas ventajas y limitantes para llegar a un correcto diagnóstico y descartar anomalías anatómicas asociadas que nos permitirá un mejor manejo en los diferentes casos.
La más utilizada ha sido la de la Sociedad Americana de Fertilidad (AMF, por sus siglas en inglés), Sin embargo, esta clasificación no incluía otras malformaciones asociadas.3
La Sociedad Americana de Medicina Reproductiva (ASRM, por sus siglas en inglés) publicó, en el 2021, un consenso en el que se estandarizó la nomenclatura, se amplió el espectro y se simplificó la clasificación. Así, se consideraron los síntomas, los hallazgos en la exploración física y los diagnósticos diferenciales, las imágenes y las alternativas de tratamiento (Figura 1).4
Pero en 2005 se describió el sistema VCUAM (Vagina Cervix Uterus Adnex Associated Malformation), que se basa en la anatomía del aparato reproductor femenino. Cada órgano está catalogado de manera separada y permite una clasificación precisa, detallada y representativa de la zona afectada. Su desventaja es que no resulta muy simple o fácil de utilizar pues es necesario utilizar las tablas del sistema VCUAM (Figura 2).2
Figura 1. Clasificación de las malformaciones genitales femeninas de la ASRM de 2021 (tomado de Pfeifer, 2021).
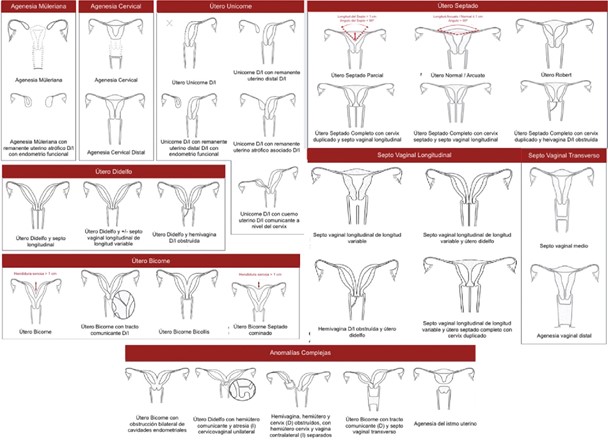
Figura 2. Clasificación de VCUAM (tomado de Oppelt, 2005).
|
Vagina (V) |
0) Normal |
|
1) a) Atresia parcial del himen b) Atresia completa del himen |
|
|
2) a) Vagina septada incompleta < 50% b) Vagina septada completa |
|
|
3) Estenosis del introito |
|
|
4) Hipoplasia |
|
|
5) a) Atresia unilateral b) Atresia completa |
|
|
S [1] Seno urogenital (confluencia profunda), [2] seno urogenital (confluencia medial), [3] seno urogenital (confluencia elevada) |
|
|
C Cloacas |
|
|
+ Otras |
|
|
# Desconocidas |
|
|
Cuello (C) |
Normal |
|
Cuello uterino duplicado (doble) |
|
|
a) Atresia/aplasia unilateral b) Atresia/aplasia bilateral |
|
|
+ Otras |
|
|
# Desconocidas |
|
|
Útero (U) |
Normal |
|
a) arcuato b) septado < 50% de la cavidad uterina, c) septado > 50% de la cavidad uterina |
|
|
Bicorne |
|
|
Hipoplasia |
|
|
a) Rudimentario unilateral o aplásico b) Rudimentario bilateral o aplásico |
|
|
+ Otras |
|
|
# Desconocidas |
|
|
Anexos (A) |
0) Normal |
|
a) Malformación tubaria unilateral, ovarios normales b) malformación tubaria bilateral, ovarios normales |
|
|
a) Hipoplasia/gonadal unilateral b) hipoplasia/gonadal bilateral |
|
|
a) Aplasia unilateral b) Aplasia bilateral |
|
|
+ Otras |
|
|
# Desconocidas |
|
|
Malformaciones müllerianas asociadas (M) |
0 Ninguna |
|
R Renales |
|
|
S Esqueléticas |
|
|
C Cardíacas |
|
|
N Neurológicas |
|
|
+ Otras |
|
|
# Desconocidas |
Caso clínico
Adolescente de 19 años que consulta para su primer control ginecológico a la Sección Adolescencia.
- Antecedentes personales: síndrome de Raynaud en tratamiento con Amlodipina 5mg/día. Continua en estudio en Servicio de Reumatología para descartar lupus eritematoso y/o esclerodermia.
- Antecedentes tocoginecológicos: nulípara, menarca: 12 años. Ritmo menstrual: 5/28. Refiere dismenorrea severa que no mejoraba con antiinflamatorios no esteroides reglados. IRS: no.
- Antecedentes familiares: no refiere
- Examen físico: Abdomen blando, depresible e indoloro. Peso: 58 kg. Talla: 1.67 m. IMC: 20.8. TA: 110/70 mm Hg.
- Examen mamario: Tanner Inspección y palpación normal.
- Aporta una ecografía abdominal que informa hígado, vías biliares intra y extrahepática y bazo de características normales. Páncreas y retroperitoneo superior no visible por interposición gaseosa. Riñón derecho no visualizado en fosa renal correspondiente. Riñón izquierdo vicariante, ortotópico, de forma y ecoestructura conservada. Se observa útero didelfo.
Se solicita ecografía ginecológica.
A los dos meses se presenta adjuntando.
Ecografía ginecológica: útero didelfo. Ecoestructura miometrial conservada. Hemiútero izquierdo de 60 x 24 x 34mm. Derecho de 62 x 32 x 30mm. Presenta a nivel cervical imagen líquida de 30 x 11 x 16 mm compatible con hematocolpos derecho. Endometrios lineales. Ovarios de forma y tamaño conservados. Fondo de saco de Douglas impresiona libre. Se sugiere correlacionar con resonancia magnética.
Se indica en acuerdo con Reumatología 1.5 mg Estradiol + 2.5 mg Acetato de Nomegestrol en rango extendido junto con preservativos, ya que deseaba un método anticonceptivo por haber iniciado relaciones sexuales.
Refiere no haber menstruado luego de la incorporación de los anticonceptivos orales y no presentar dolor pélvico. Debido a los antecedentes mencionados y lo observado en la ecografía, se le solicita una resonancia magnética.
Resonancia Magnética de pelvis con gadolinio (Figura 3 y 4): órganos genitales internos compatibles con malformación mülleriana. Se observa hemivagina derecha obstruida con contenido líquido espeso asociado a útero didelfo y agenesia renal del mismo lado. Anexos sin particularidades. Moderada cantidad de líquido libre en cavidad peritoneal que distiende Fondo de saco de Douglas. Resto s/p. Conclusión: anomalía del eje mülleriano compatible con Síndrome de Herlyn Werner Wünderlich.
Figura 3. Corte coronal de RNM de pelvis, donde se visualizan dos hemiúteros (A y B).
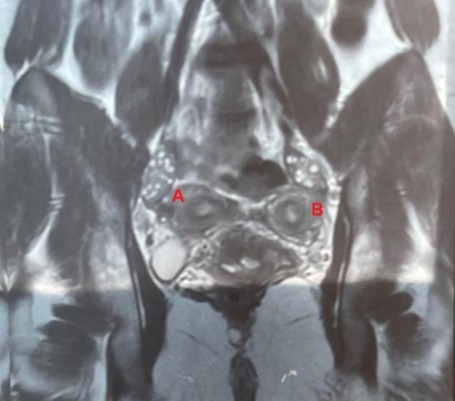
Figura 4. Corte coronal de RNM con gadolinio, observándose ambos cuerpos uterinos (A y B) y Vagina(V).
Se decide realizar histeroscopía diagnóstica y evaluar tratamiento quirúrgico.
Histeroscopia con histeroscopio de Bettochi con medio de distensión salina: vagina con abombamiento de pared lateral derecha. Se identifica orificio cervical externo desplazado hacia la derecha, permeable. Hemicavidad uterina derecha septada con visualización de un ostium. Endometrio de primera fase. No se logra acceder a cavidad uterina izquierda. Malformación mülleriana (Síndrome OHVIRA).
La paciente no concurre por un año por motivos académicos y continua el tratamiento instaurado. Por ende, se cita a la madre para completar tratamiento quirúrgico. Concurre refiriendo estar siendo estudiada en Reumatología para lupus con anticuerpos antifosfolipídicos positivos y esclerodermia, por lo que se rota el anticonceptivo oral a Drospirenona 4mg en rango extendido.
Se actualizan los estudios prequirúrgicos, incluida una ecografía transvaginal.
- Examen ginecológico: estadio Tanner V. Tacto vaginal: cérvix móvil desplazado hacia la derecha orientado a pubis y en fondo de saco lateral izquierdo abombamiento de aproximadamente 4 cm, duro, elástico. Resto de examen sin particularidades. No se efectúa especuloscopía por incomodidad de paciente.
- Ecografía transvaginal (Figura 5) donde se observa: hemiútero 1 en AVF de 47 x 21 x 39mm con cérvix lateralizado hacia izquierda. Hemiútero 2 transverso, desplazado hacia derecha de 44 x 20mm de aspecto rudimentario. No se puede determinar conexión con cérvix y vagina por imagen heterogénea. Ovario izquierdo polifolicular de 26 x 13.2mm. Ovario derecho de 23 x 14mm. Fondo de saco de Douglas impresiona libre. Diagnóstico: útero didelfo.
Figura 5. Ecografía transvaginal. En ella, se aprecian dos cuerpos uterinos; se visualiza un único cérvix.
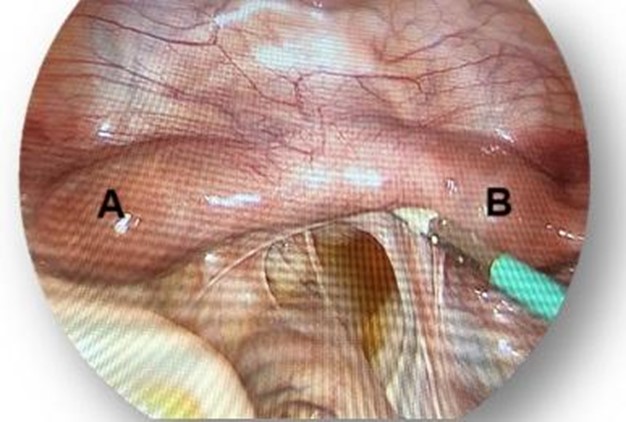
Foto 4Se decide efectuar una laparoscopía exploradora con eventual hemihisterectomía de útero rudimentario. Durante el procedimiento, en cavidad peritoneal se observa útero didelfo, ambos hemiúteros de tamaño disminuido en posición transversa (Figura 6). Anexos conservados. Fondo de saco rectovaginal con escaso líquido citrino libre. No se logra distinguir plano de división entre ambos cuellos uterinos por lo que se decide continuar mediante abordaje vaginal.
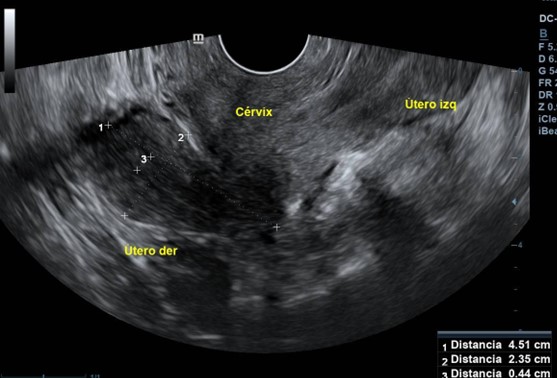
Figura 6. Vista laparoscópica de dos Hemiúteros (A y B), con escaso líquido libre en fondo de saco de Douglas.
Se toma labio anterior de cérvix rudimentario y se procede a histerometría de hemiútero izquierdo (6cm), constatándose permeabilidad de este.
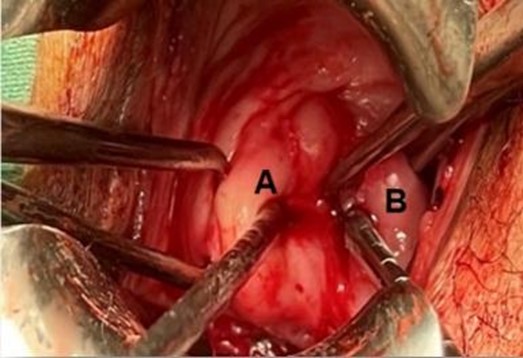
Se identifica en fondo de saco anterior y extendiéndose hacia labio anterior de cérvix izquierdo un área de engrosamiento y aumento de consistencia. Se explora hallando pequeña depresión que podría corresponder a orificio cervical externo derecho, estenosado en su totalidad, sin distinción clara de su estructura. Se procede a canalización del mismo con maniobras de divulsión, identificándose salida de probable moco cervical. Se realiza histerometría derecha gracias a la permeabilización, midiendo 5 cm (Figura 7).
Figura 7. Especuloscopía: vista de dos cérvix (A y B) con histerómetros a través de OCE.
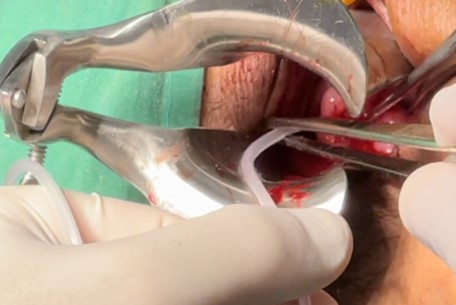
Dentro del acto quirúrgico, se procede a realizar histeroscopía de ambas cavidades. Se observan ambas cavidades uterinas con endometrio atrófico y ostiums permeables. Se coloca tutor en canal cervical derecho para evitar su estenosis (Figura 8).
Figura 8. Colocación de tutor en canal cervical.
Se indica Metronidazol 500 mg cada 12 horas vía oral profiláctico por 14 días y continuar con drospirenona 4mg en rango extendido. Se externa a las 48 horas de la intervención y se cita a las 72 horas. La paciente evoluciona favorablemente.
Se retira tutor a los 15 días del procedimiento quirúrgico y se decide que continúe con rango extendido de anticonceptivo libre de estrógenos durante tres meses.
Concurre a su seguimiento relatando no haber presentado dolor pélvico, se encuentra en amenorrea y manifiesta que pudo mantener relaciones sexuales sin presentar dispareunia. Se le suspende el gestágeno para evaluar futuras menstruaciones.
Refiere menstruación espontánea a los 30 días de la suspensión de la drospirenona. En la especuloscopía durante el segundo día del ciclo, se observa sangre proveniente de ambos orificios cervicales externos.
Se enfatiza la importancia del uso del preservativo para evitar infecciones de transmisión sexual, y se explican otros métodos anticonceptivos libres de estrógenos de larga duración, como el implante subdérmico. La paciente decide continuar con la drospirenona con esquema 24/4, porque facilita su uso con la toma de su medicación habitual para el síndrome de Raynaud.
Discusión
Las MM se producen por un defecto del desarrollo embriológico de los conductos de Müller y su prevalencia es del 5-6%. El método para determinar su incidencia en adolescentes puede ser dificultoso por contar con diferentes sistemas de clasificación. En nuestro caso, con base en la sintomatología, las clasificaciones y las imágenes nos hizo pensar en un síndrome de Wünderlich. La consulta en la adolescente puede ser por amenorrea primaria, disfunción sexual o por dolor pelviano crónico si esta genera obstrucción del tracto genital.
Los hallazgos en la laparoscopia exploradora e histeroscopía permitió reemplazarlo por sistema VCUAM en V0 (vagina normal única) C1+ (cérvix duplicado, pero uno estenótico) U2 (útero bicorne) A0 (anexos normales) MR (riñón único). Se logró obtener la correcta malformación para un mejor manejo y tratamiento para la paciente.4
Kiblboeck, Oppelt y cols. evaluaron la reproducibilidad y practicidad clínica de tres clasificaciones: ESHRE/ESGE (Sociedad Europea de Reproducción Humana y Embriología/ Sociedad Europea de Endoscopia Ginecológica), VCUAM (malformación asociada a los anexos del cuello uterino de la vagina) y AFS (American Fertility Society). El EVA (ESHRE/ESGE, VCUAM, AFS) fue un estudio prospectivo y multicéntrico que demostró que el sistema ESHRE/ESGE y VCUAM funciona mejor en términos de reproducibilidad y en la evaluación de compartimentos individuales que la Clasificación AFS.6
Además, se debía instaurar un tratamiento definitivo, ya que dicha malformación genera dismenorrea severa pudiendo ocasionar un abdomen agudo por hematómetra y hemoperitoneo; a largo plazo, debido a las menstruaciones retrogradas, hay una posibilidad de desarrollar una endometriosis. Dado los antecedentes personales reumatológicos, hubo que modificar el tratamiento hormonal.
En este caso, fue fundamental el equipo multidisciplinario (ginecólogo/a infantojuvenil, cirujano ginecológico experimentado en vía laparoscópica, vaginal e histeroscópica, y reumatólogo).
En este tipo de patologías, aconsejamos su seguimiento con salud mental debido a que deben afrontar un diagnóstico que se correlaciona con alteraciones que pueden tener impacto en su potencial reproductivo.
Conclusión
Ante la sospecha de una MM, debe ser evaluada por un equipo interdisciplinario integrado por ginecólogo/a infantojuvenil, pediatra, cirujano especializado y psicología). El diagnóstico preciso, teniendo en cuenta que suelen asociarse otras anomalías anatómicas, implica estudios imagenológicos y profesionales entrenados en su manejo.
El objetivo final es mejorar la calidad de vida tanto física como mental, evitar complicaciones y lograr mejores resultados reproductivos a futuro.
Bibliografía
- Milena Zamboni, Cristián Pomés, Claudia F. Celle y Christhian A. Rivera. Malformaciones müllerianas: actualización y revisión a propósito de casos clínicos, 2022. Rev Chil Obstet Gineco l. 2023;88(4) https://www.scielo.cl/scielo.php?script=sci_arttext&pid=S0717-75262023000400237
- Jáuregui Meléndrez RA, Alanís Fuentes J. Estado actual de la clasificación, diagnóstico y tratamiento de las malformaciones müllerianas. Ginecol Obstet Mex. 2013;81:34-46
- American Fertility Society. The American Fertility Society classifications of adnexal adhesions, distal tubal occlusion secondary due to tubal ligation, tubal pregnancies, müllerian anomalies and intrauterine adhesions. Fertil Steril 1988;49:944 –55.
- Pfeifer SM, Attaran M, Goldstein J, Lindheim SR, Petrozza JC, Rackow BW, et al. ASRM müllerian anomalies classification 2021. Fertil Steril. 2021;116:1238-52.
- Oppelt P, Renner SP, Brucker S, Strissel PL, Strick R, Oppelt PG, et al. The VCUAM (Vagina Cervix Uterus Adnex-associated Malformation) classification: a new classification for genital malformations. Fertil Steril. 2005;84:1493-7.
- Kiblboeck S, Oppelt P, Oppelt P, Stein R, Ommer S, Pavlik R, et al. Can Classifications Adequately Represent Genital Malformations? EVA Study (ESHRE/ESGE – VCUAM -AFS). A Prospective Multicenter Study to Evaluate the Current Female Genital Malformation Classifications. Geburtsh Frauenheilk 2023; 83: 827–834 DOI 10.1055/a-2043-9982 ISSN 0016-5751.
-
Instructora de Residentes de Tocoginecología. Hospital General de Agudos Bernardino Rivadavia. Tocoginecóloga.
-
Jefe de Sala de Internación de Ginecología Hospital General de Agudos Bernardino Rivadavia. Tocoginecólogo cirujano, especialista en Patología Benigna Ginecológica.
-
Bigozzi Miguel. Jefe de Depto. de Docencia. Especialista en Tocoginecología.
-
Especialista en Ginecología. Certificada en Ginecología Infanto-Juvenil. Jefa Sección Adolescencia. Hospital General de Agudos Bernardino Rivadavia.
-
Jefe de Servicio de Ginecología de Hospital General de Agudos Bernardino Rivadavia. Especialista en Ginecología y Reproducción.
Hospital Gral. de Agudos Bernardino Rivadavia
Av. Las Heras 2670. CABA

